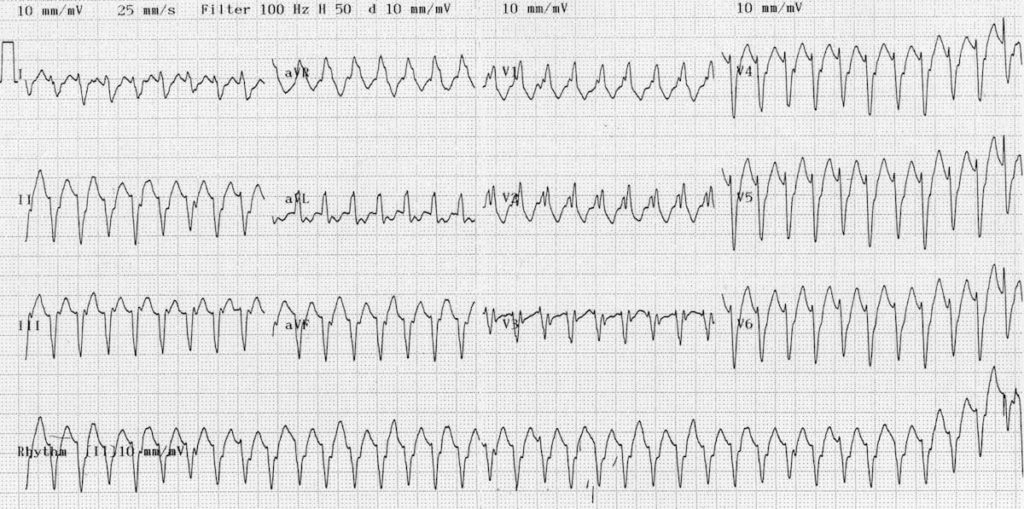
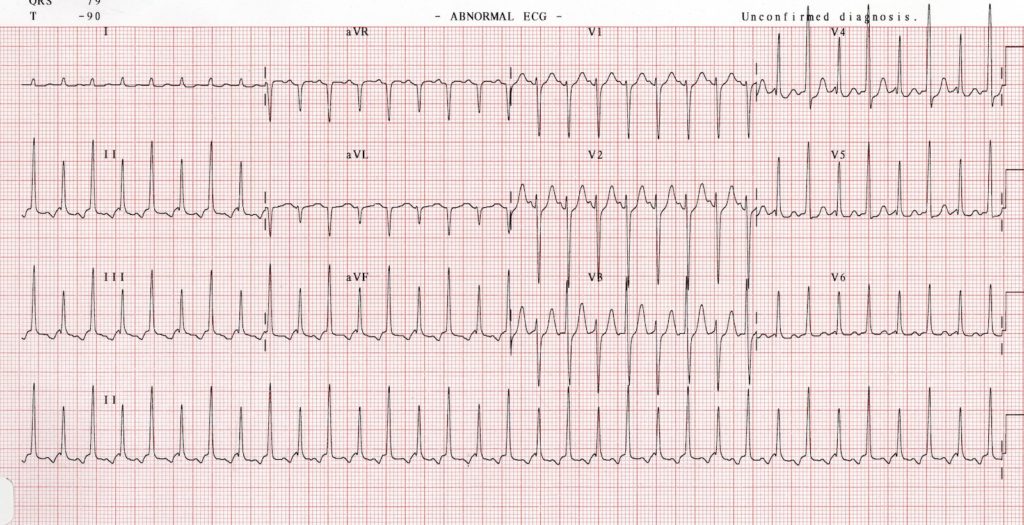
Quel est ce trouble du rythme ? Quelle est l’origine de l’activité ventriculaire (atriale/ventriculaire) ? Quels sont les diagnostics différentiels ?

U comme Urgences, A comme Anjou…
=> STEMI ( ST Elevation Myocardial Infarction ) antérieur étendu
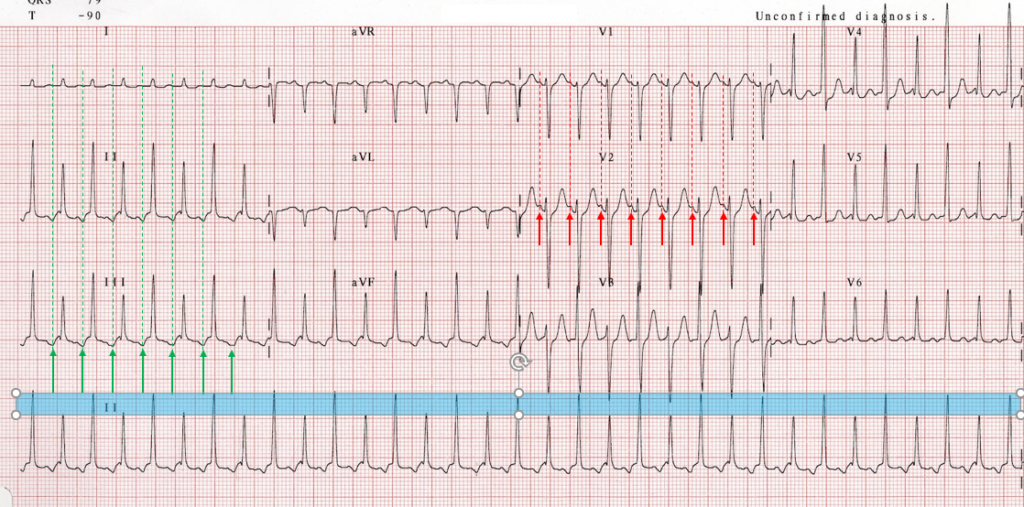
=> Rythme idio ventriculaire accéléré
RIVA : Rythme Idio Ventriculaire Accéléré
C’est un rythme ventriculaire consistant en 3 complexes consécutifs ou plus, monomorphiques d’installation et de terminaison progressive.
Ce rythme naît d’un foyer ventriculaire ectopique dont la cadence excède le rythme sinusal.
Spécificité 96%, Sensibilité 38%
Gildea, Thomas. « ECG Diagnosis: Accelerated Idioventricular Rhythm ». The Permanente Journal, 2018. https://doi.org/10.7812/TPP/17-173. R
Riera ARP, Barros RB, de Sousa FD, Baranchuk A. Accelerated Idioventricular Rhythm: History and Chronology of the Main Discoveries. Indian Pacing and Electrophysiology Journal;2010; 10(1):40-48
https://litfl.com/accelerated-idioventricular-rhythm-aivr
https://www.e-cardiogram.com/ecg-lexique_alpha.php?terme_lex=r&id_lex=366
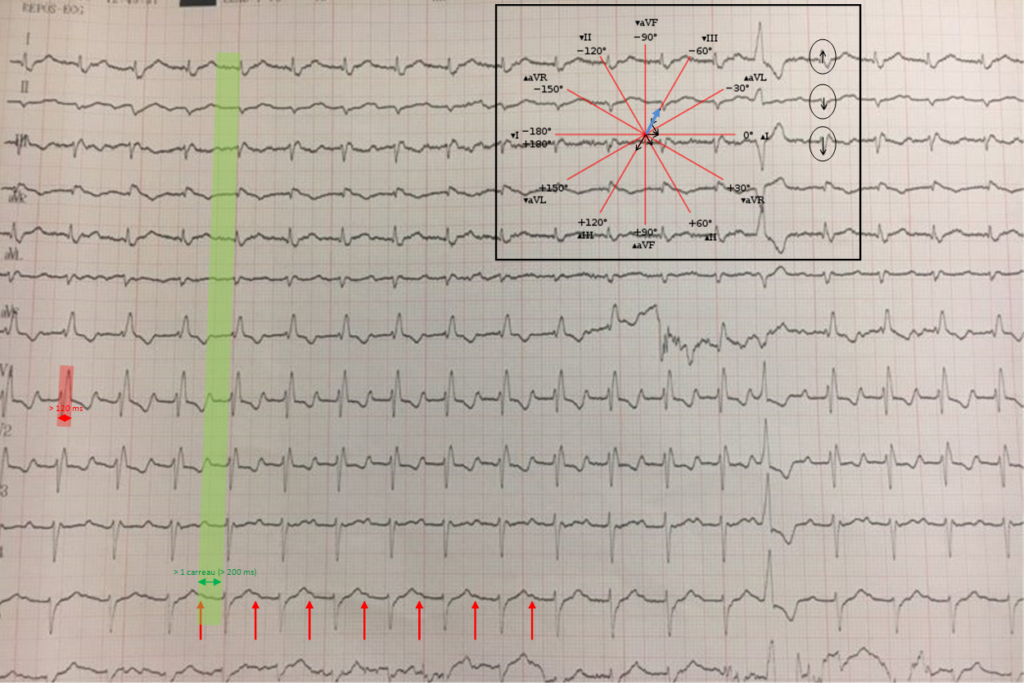
=> BAV 1 + BBDt + HBAG (QRS élargi + déviation axiale hyper gauche) : bloc trifasciculaire
Les blocs fasciculaires sont des bloc infra nodaux en rapport avec l’atteinte de l’un des trois faisceaux du réseau hissien.
On distingue donc :
Ils concernent l’interruption de 2 branches parmi les 3 divisions du faisceau de His :
Interruption des 3 faisceaux de division du faisceau de His : BBDt, BFAG, BFPG.
Il peut se manifester sous plusieurs formes :
Epstein, Andrew E., John P. DiMarco, Kenneth A. Ellenbogen, N. A. Mark Estes, Roger A. Freedman, Leonard S. Gettes, A. Marc Gillinov, et al. « ACC/AHA/HRS 2008 Guidelines for Device-Based Therapy of Cardiac Rhythm Abnormalities ». Heart Rhythm 5, no 6 (juin 2008): e1‑62. https://doi.org/10.1016/j.hrthm.2008.04.014.
https://www.e-cardiogram.com/ecg-lexique_theme.php?id_th=6&id_lex=53
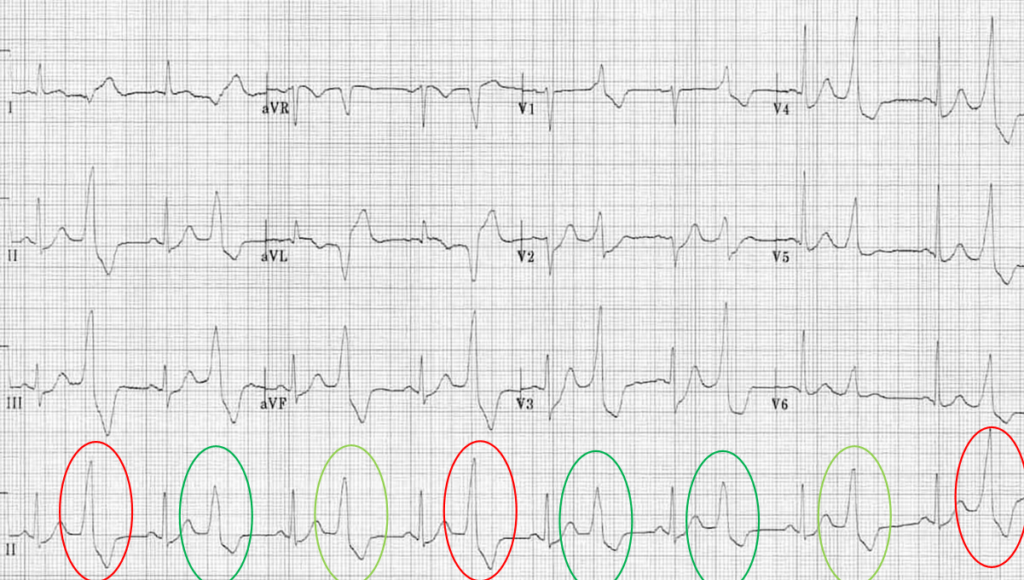
=> Extrasystoles supraventriculaires, bigéminées, de morphologie variable, à couplage normale sans phénomène R/T.
=> Devant les troubles de repolarisation associés, étiologie ischémique ? chatterjee ?
L’effet Chartterjee ou mémoire cardiaque, est un trouble de la repolarisation ventriculaire secondaire a une dépolarisation anormale (BBG, un TV, WPW,stimulateur cardiaque, ou comme dans ce cas, une ESV) .
Ce phénomène est objectivé par des ondes T inversées, transitoires et diffuses qui disparaissent après quelques heures ou mois (variable selon la durée de l’anomalie initiale), en relation avec la libération locale d’Angiotensine II. De même, plus la stimulation est prolongée, plus l’onde T neg est profonde.
Cet effet mémoire cardiaque est a connaître car pro-arythmogène pouvant entrainer par lui même des arythmies ventriculaires dangereuses.
L’effet de Chartterjee se présente sous forme d’ondes T inversées dans le precordum mimant l’aspect qu’une ischémie sous épicardique.
En cas d’hésitation, entre un effet mémoire et un vrai trouble ischémique, il faut chercher à vérifier la combinaison suivante (Sen=92%, Sp=100% pour un effet mémoire) proposée par Shvilkin et col. :
Pedersen CT, Kay GN, Kalman J, Borggrefe M, Della-Bella P, Dickfeld T, et al. EHRA/HRS/APHRS Expert Consensus on Ventricular Arrhythmias. Heart Rhythm. 2014 Oct;11(10):e166–96.
Shvilkin A, Ho KKL, Rosen MR, Josephson ME. T-Vector Direction Differentiates Postpacing From Ischemic T-Wave Inversion in Precordial Leads. Circulation. 2005 Mar;111(8):969–74.
=> L’association tachycardie, alternance électrique (et rabotage des ondes R non présent ici) doit vous faire suspecter une tamponnade : échographie.
C’est une succession de P-QRS-T dont l’amplitude varie en passant d’un voltage normal à une amplitude diminuée.
Ce phénomène est lié au mouvement pendulaire du cœur dans une cavité liquidienne. Il s’approche ou s’éloigne des électrodes, le signal électrique responsable de la systole est donc capté plus ou moins loin en fonction de sa position.
Cette triade avec alternance électrique concernant le P-QRS-T est importante dans le diagnostic de tamponnade. Il existe en effet d’autres situations physiologiques et pathologiques dans les quelles seuls l’amplitude des QRS varie :
https://www.e-cardiogram.com/index.php
Mugmon M. Electrical alternans vs. pseudoelectrical alternans. Journal of Community Hospital Internal Medicine Perspectives. 2012 Jan;2(1):17610.
Mathur AP, Saini A, Lucas BP, AlYousef T, Margeta B, Mba B. Diagnostic Accuracy Retrospectively of Electrocardiographic Findings and Cancer History for Tamponade in Patients Determined to Have Pericardial Effusion by Transthoracic Echocardiogram. The American Journal of Cardiology. 2013 Apr;111(7):1062–6.
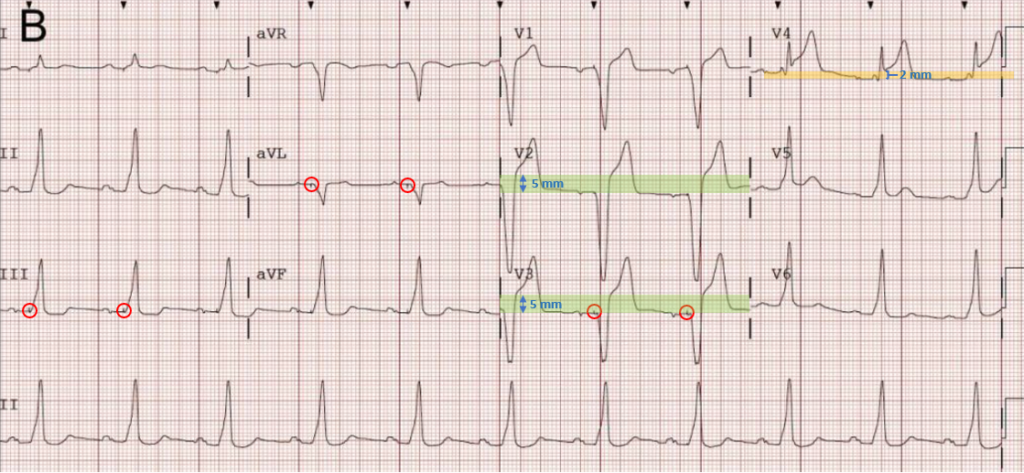
=> Probable SCA ST+ chez un patient électro entrainé.
L’existence d’un bloc de branche gauche gène le diagnostic d’infarctus par modification importante de la dépolarisation. Le cas est le même en présence d’un entrainement électro systolique.
La dépolarisation du VD précède celle du VG, laquelle se fait alors entièrement de droite à gauche. Dans une large majorité des cas, la sonde de stimulation d’un pacemaker à l’étage ventriculaire, se met en apical droit.

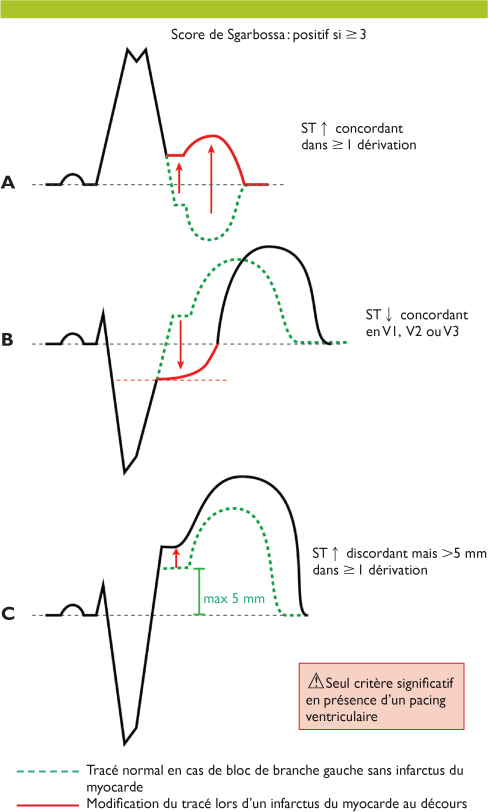
En cas de bloc de branche, syndrome de préexcitation, rythme ventriculaire, rythme électroentraîné, et hypertrophie ventriculaire sévère, la discordance de polarité qui existe entre repolarisation et dépolarisation est appropriée si :
Cette règle est à l’origine des critères des Sgarbossa pour la détection d’un infarctus en cas de situation provoquant un retard de dépolarisation du ventricule gauche.
Thygesen K, Alpert JS, Jaffe AS, Simoons ML, Chaitman BR, White HD, et al. Third universal definition of myocardial infarction. European Heart Journal. 2012 Oct 1;33(20):2551–67.
Thygesen K, Alpert JS, Jaffe AS, Chaitman BR, Bax JJ, Morrow DA, et al. Fourth universal definition of myocardial infarction (2018). European Heart Journal. 2019 Jan 14;40(3):237–69.
Myriam Kaddour, Haran Burri. Diagnostic d’un infarctus chez les patients porteurs d’un stimulateur cardiaque. Rev Med Suisse 2018; volume 14. 1083-1088
Arnaud Naville, Arnaud Perrier. Diagnostic ECG de l’infarctus en cas de bloc de branche gauche connu ou d’entraînement ventriculaire. Rev Med Suisse 2013; volume 9. 1886-1891
https://www.e-cardiogram.com/index.php
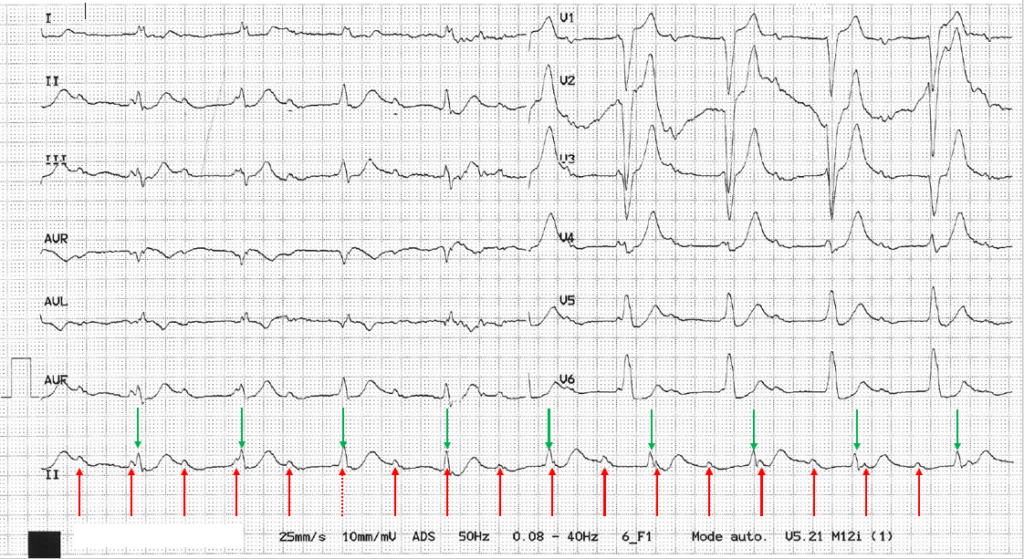
Le Bloc Auriculo Ventriculaire (BAV) de type 3 correspond à une interruption complète et permanente de la transmission des impulsions auriculaires aux ventricules. Il se manifeste à l’ECG par une activité ventriculaire indépendante de l’activité auriculaire. On parle de dissociation auriculo-ventriculaire.
La lésion responsable du blocage est le plus fréquemment située dans le tronc du faisceau de His ou ses branches de conduction (bloc infra-nodal). Elle est parfois située dans le nœud AV (bloc intranodal).
Il nait alors un foyer automatique sous-jacent, par existence d’une activité électrique spontanée en l’absence de stimuli électrique, c’est un pacemaker physiologique.
Selon le niveau de blocage le réseau hissien ou ventriculaire, prend la commande du cœur (rythme d’échappement). En l’absence d’échappement, ce BAV peut conduire à une mort subite.
L’étiologie qui domine est la dégénérescence fibreuse du réseau de conduction (maladie de Lenègre). Ce bloc est parfois paroxystique et constitue la troisième cause de syncope organique, après les TV et le bloc sino-auriculaire
L’aspect électrique classique est celui d’une dissociation AV complète avec des QRS plus ou moins larges et une fréquence d’échappement plus ou moins rapide selon la hauteur de l’échappement.
Lorsque le foyer d’échappement est proximal (au-dessus de la bifurcation du faisceau de His), les complexes QRS sont “fins” (< 120 ms) et la fréquence d’échappement d’environ 40-50 batts/min.
Lorsqu’il est distal, le cas le plus fréquent, ces complexes sont “larges” (≥ 120 ms) et la fréquence d’échappement d’environ 40-20 batts/min.
Le bloc intranodal complet peut être sensible à l’atropine ou l’isoprénaline, en revanche le bloc infra-nodal ne l’est pas. L’isoprénaline peut néanmoins accélérer la fréquence des complexes d’échappement et améliorer ainsi l’hémodynamique (avec un risque d’hyperexcitabilité ventriculaire type TV). Le traitement repose sur un stimulateur externe.