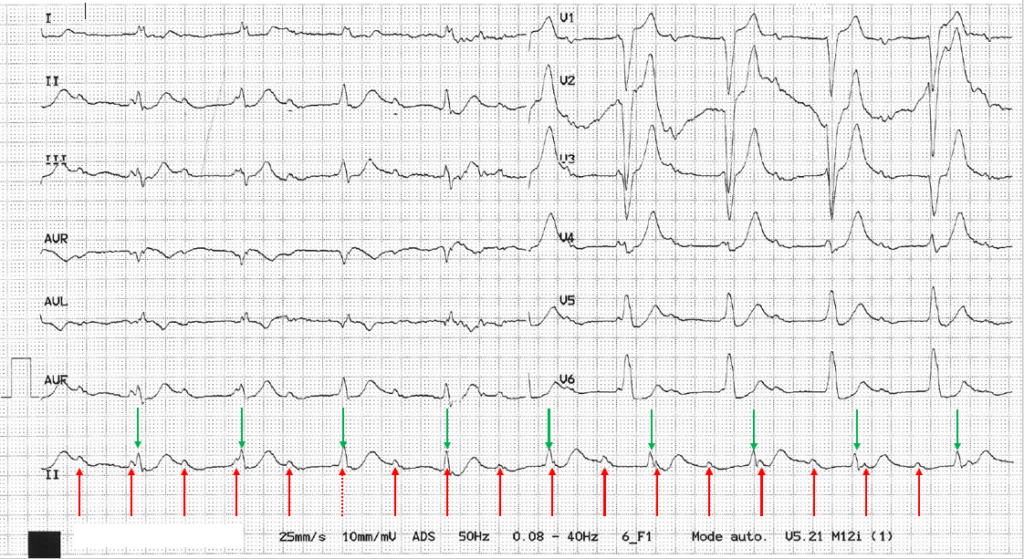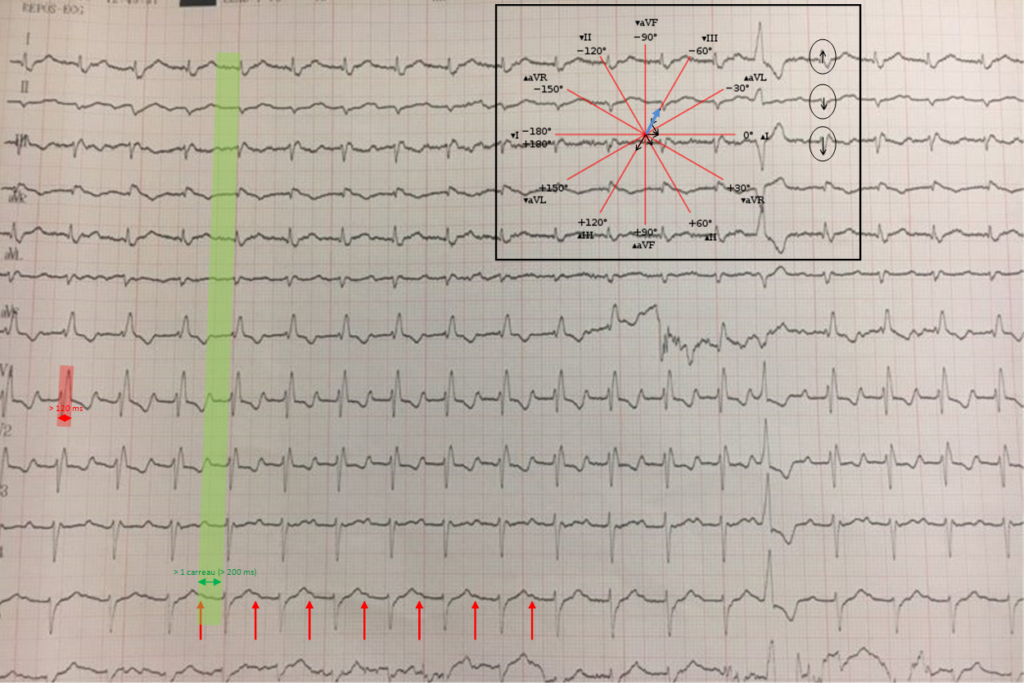
Interprétation
- Rythme sinusal et régulier, les ondes P sont parfois confondues à l’onde T laissant apparaitre un aspect d’onde T bifide en V1-V2. En observant d’autres dérivations on comprend la fusion des ondes T et P, en particulier en V3-V4.
- espace PR allongé > 200ms (zone verte)
- QRS large avec aspect de bloc de branche droit
- Axe dévié à gauche à -60°
- Trouble de repolarisation en rapport avec le bloc de branche droit
=> BAV 1 + BBDt + HBAG (QRS élargi + déviation axiale hyper gauche) : bloc trifasciculaire
Présentation – Bloc fasciculaire
Définition
Les blocs fasciculaires sont des bloc infra nodaux en rapport avec l’atteinte de l’un des trois faisceaux du réseau hissien.
On distingue donc :
- Bloc de branche droit (BBD) : atteinte de la branche droite
- Bloc de branche gauche (BBG) : lésion des 2 faisceaux de la branche gauche
- Atteinte isolée de l’une des branches gauches (Hémibloc)
- Faisceau antérieur gauche = bloc fasciculaire antérieur gauche (BFAG) : QRS < 120 ms et axe dévié à gauche > -30°
- Faisceau postérieur gauche = bloc fasciculaire postérieur gauche (BFPG) : QRS d’environ 120 ms et axe dévié à droite > + 120°
Bloc bifasciculaire
Ils concernent l’interruption de 2 branches parmi les 3 divisions du faisceau de His :
BBD + Bloc fasciculaire antérieure gauche (BFAG)
- Fréquent dans l’évolution des cardiopathies mais évolue rarement vers BAV3
- Pas d’indication à la pose d’un PM si asymptomatique
- Si association avec BAV1 → possible bloc trifasciculaire et donc exploration nécessaire
BBD + Bloc fasciculaire postérieur gauche (BFPG).
- Rare mais évolue toujours vers BAV3
- Indication à la pose d’un stimulateur cardiaque
BBG est un bloc bifasciculaire : BFAG + BFPG
- Pas d’indication à la pose d’un PM si asymptomatique, recommandé si insuffisance cardiaque
Bloc trifasciculaire
Interruption des 3 faisceaux de division du faisceau de His : BBDt, BFAG, BFPG.
- Indication à la pose d’un PM devant un risque évolutif important vers un BAV complet
Il peut se manifester sous plusieurs formes :
- Alternance BBD complet et BBG complet
- Association BBD complet et hémi-bloc antérieur gauche en alternance avec hémi-bloc postérieur gauche
- Association BAV 2 Mobitz II et Bloc de branche complet (droit ou gauche)
- Association BAV 2 type I et bloc bifasciculaire complet et permanent
- Association BAV 1 et bloc bifasciculaire complet et permanent
Bibliographie
Epstein, Andrew E., John P. DiMarco, Kenneth A. Ellenbogen, N. A. Mark Estes, Roger A. Freedman, Leonard S. Gettes, A. Marc Gillinov, et al. « ACC/AHA/HRS 2008 Guidelines for Device-Based Therapy of Cardiac Rhythm Abnormalities ». Heart Rhythm 5, no 6 (juin 2008): e1‑62. https://doi.org/10.1016/j.hrthm.2008.04.014.
https://www.e-cardiogram.com/ecg-lexique_theme.php?id_th=6&id_lex=53