Flashy cours
Gestion de l’anticoagulant en contexte d’urgence
Flashy cours
Les gaz du sang
Flashy cours
Thromboprophylaxie médicamenteuse dans un contexte d’urgence
Le diaporama de la RFE 2023 SFMU & SFMV
Pose d’une voie veineuse périphérique sous échographie
- Mélanie Heulin
- Mathilde Quelin
L’échographie permet de visualiser l’ensemble du réseau veineux superficiel et d’aborder le réseau profond, non visible et non palpable.
Cette technique prend le relais de la technique d’insertion standard, lors d’accès veineux prédictifs difficiles.
- Absence de veine palpée à l’examen des membres supérieurs (obésité, maladie chronique, âge avancé, hypovolémie, œdèmes, toxicomanie…)
- 2 échecs de pose de VVP par un IDE
- ATCD de difficulté de pose d’une VVP
- Absence de VVC (chambre implantable, picc-line, …)
Reco 1: prise en charge des urgences obstétricales en médecine d’urgence
Biblio n°5
Implementation of a Regional Telephone Cardiopulmonary Resuscitation Program and Outcomes After Out-of-Hospital Cardiac Arrest
JAMA Cardiol. 2016;1(3):294-302. doi:10.1001/jamacardio.2016.0251
présenté par Alexandre Navid le 06/01/2022
Objectif : Etudier l’effet de la mise en œuvre d’un ensemble de soins
– Protocole de réanimation cardio respiratoire guidée par téléphone basé sur les dernières recommandations
– Précédé d’une formation interactive en télécommunications
Population : Etude observationnelle contrôlée prospective multicentrique aux États-Unis en avant-après des patients adultes en arrêt cardiaque ne recevant pas de réanimation cardio-respiratoire par témoins avant appel du 911 entre le 1 er octobre 2010 et le 30 septembre 2013 issu de la base de donnée SHARE
Intervention :
1)Modules d’enseignement en direct et en ligne :
Formation de 250 télécommunicateurs
Reconnaissance précoce des arrêts et identification de la respiration anormale le démarrage d’instructions de réanimation par téléphone rapidement
2)Deux questions (Oui ou Non) :
Conscience
Respiration normale
Outcome : Principal composite
Taux de survie et pronostique fonctionnel favorable (score 1 ou 2 au Cerebral Performance Category) à la sortie hospitalière
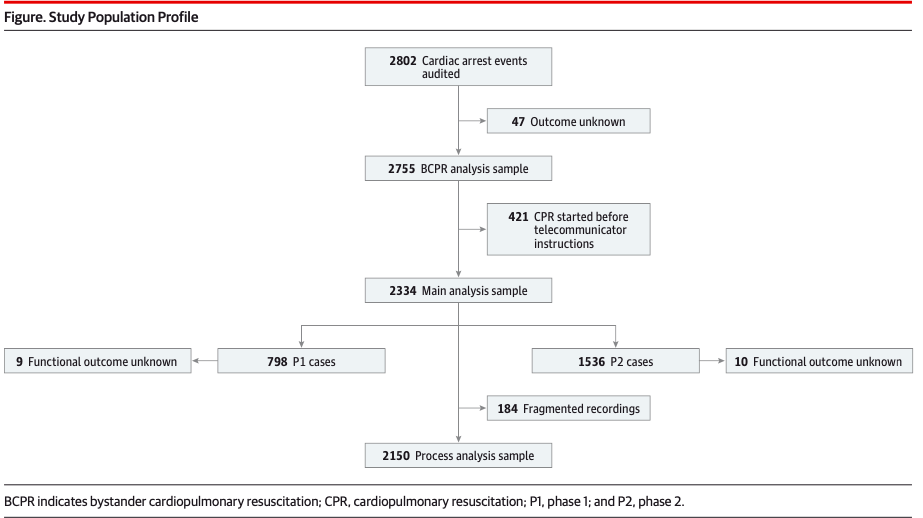
Résultat :
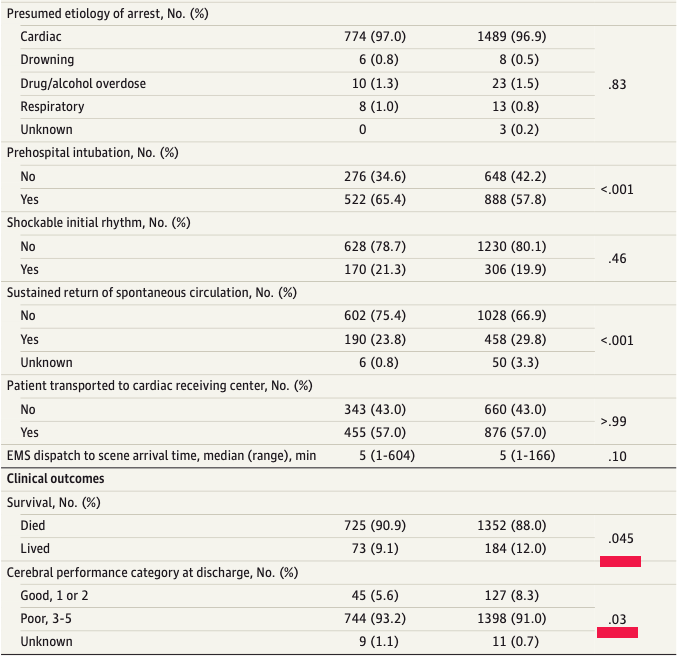
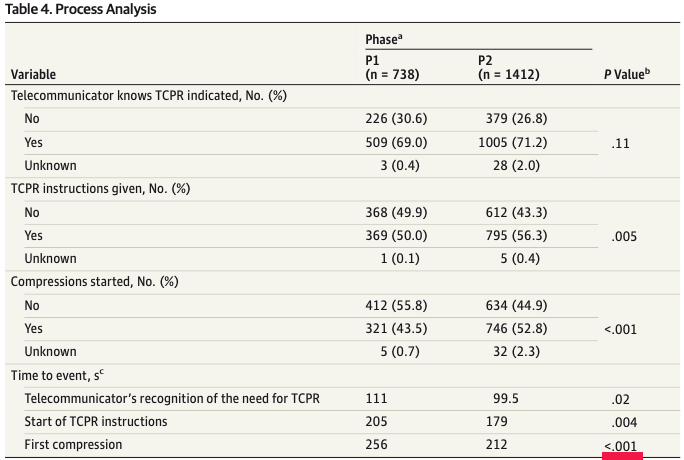
Conclusion des auteurs : La mise en œuvre d’un ensemble de soins fondé sur des lignes directrices a été associée de façon indépendante à des améliorations importantes de la prestation et de la rapidité de la RCP, de la survie à la sortie de l’hôpital et de la survie avec un résultat fonctionnel favorable.
Conclusion du groupe de lecture :
Avantage d’une plateforme de télécommunication en continu avec personnel formé et associé à un protocole standardisé.
Reconnaissance rapide : 2 questions et pas plus
Importance du terme “normal” pour l’évaluation de la respiration
applicabilité +++
Quelle est la véritable cause de l’amélioration : recommandation 2015, formation, guidance, téléphonique, biais, dans l’ensemble des mesures prises.
Biblio n°4
Distal femur vs humeral or tibial IO access in adult out of hospital cardiac resuscitation
Acces intra osseux femoral distal versus huméral ou tibial dans les ACR extra hospitaliers
par Pauline LAVAGNA & Pauline RAVON
https://doi.org/10.1016/j.resuscitation.2021.10.041

Objectif: évaluation du cathéter IO fémoral au cours de la réanimation d’un ACR extra hospitalier chez l’adulte car si IO huméral et sternal impliquent accés limité au cours des compressions thoraciques de l’ACR, si tibial suspect d’un plus faible débit
Méthode : Analyse descriptive d’une cohorte restrospective de la SAFD EMS de tous les ACR de 2017-2018 auquel un acces IO a été posé.

- utilisation du dispositif EZIO pour tous les accès posés
- 3 groupes : IO fémur / humérus / tibia
Résultats : 2145 patients
Taux de succès : 95%-95%-87% (humérus, fémur, tibia)
Temps d’injection adrénaline identique, volume de remplissage identique
Choix du site fémoral distal multiplié par 2,5 entre 2017 et 2018 (augmentation significative)
Diminution significative de l’usage de l’accès IO huméral proximal
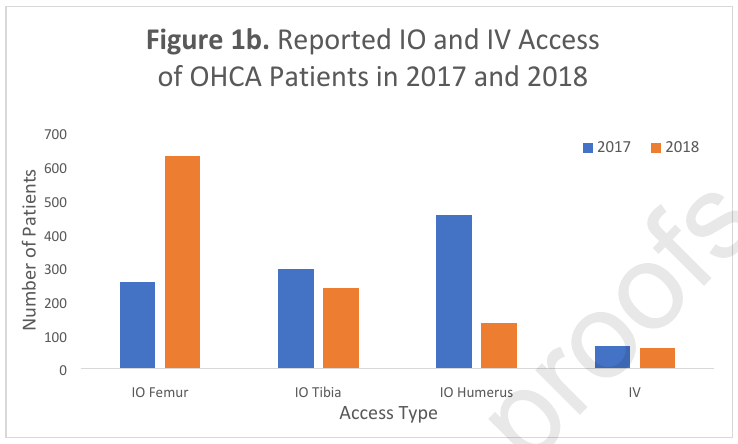
Conclusion : Pas de différence significative dans le taux de succès de la voie, et le fonctionnement.
Commentaire du groupe de lecture : pas d’AMM pour l’usage de l’IO fémorale chez l’adulte, ni de validation par le fabricant rendant difficile son application clinique actuellement.
Sédation analgésie procédurale
préparation à la session d’apprentissage par simulation pour les IDE
première partie
seconde partie

les dates des prochaines session de simulation pluriprofessionnelle : inscription auprès de vos référents cadre :
10 mars 2023
23 mars 2023
15 mai 2023
15 juin 2023
Imagerie n°1
La semaine passée, une patiente d’une quarantaine d’années s’est présentée au SAU pour chute de trottinette sur le coté gauche. Elle présentait une épaule gauche traumatique hyper algique. Cliniquement, on ne distinguait pas de déformation importante de l’épaule.

Elle n’était mobilisable dans aucune des amplitudes : pas de RI , pas d’élévation-abduction, et encore moins de RE. Pas de franche douleur acromio-claviculaire. Il existait une très très discrète vacuité de la glène, très difficile à mettre en évidence. Le point douloureux principal était situé sur la partie antérieure de l’épaule.
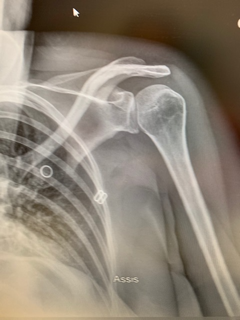
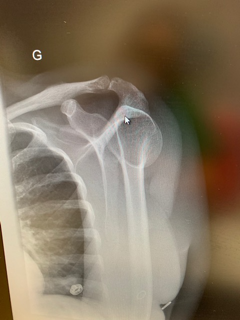
Diagnostic ?
Comment lire une radiographie de l’épaule
FACE
Rotation neutre (tête non en ampoule comme lors d’une RI)
Interligne gléno huméral < 6 mm mais il doit être visible ou non superposé à la glène
Glène en cupule avec alignement de la ligne antérieure et postérieure de la glène pour n’en former qu’une seule (enfilement)
Espace acromio claviculaire< 7 mm
Espace sous acromial (acromio- huméral) est entre 10 et 13 mm
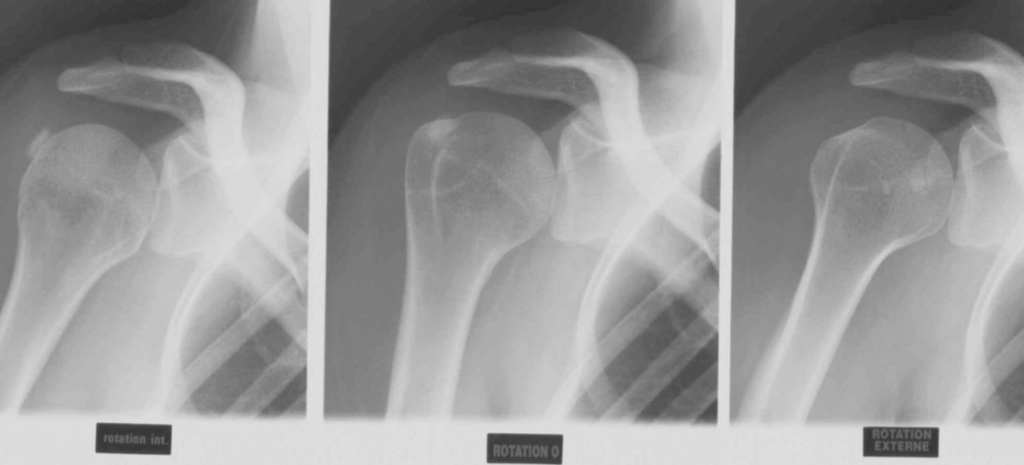
PROFIL
Glène en face
Omoplate en Y
Tête humérale en face de la glène et au milieu de ce Y
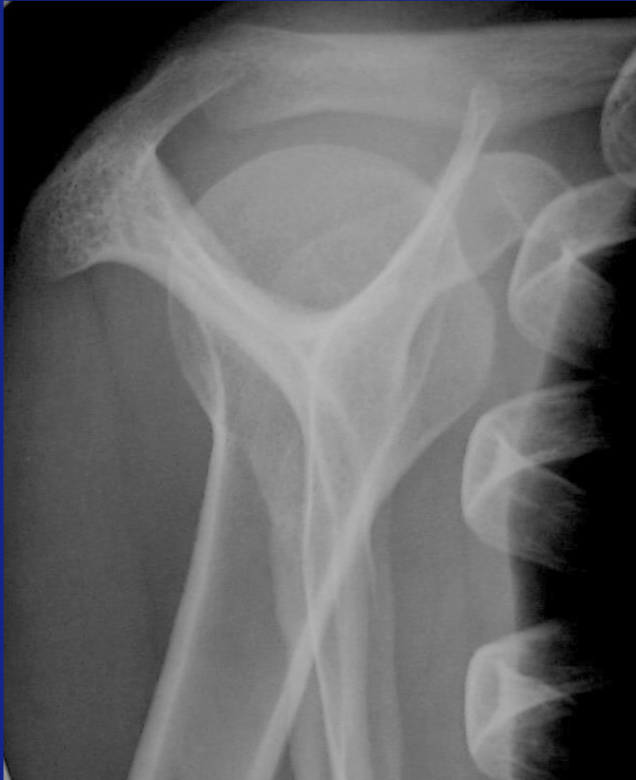
Réponse
c’est une luxation gléno humérale postérieure
La radio de face est en réalité en rotation interne ( car la patiente n’a plus de rotation externe due à sa luxation) : la tête humérale est en forme de “tête d’ampoule”, la glène n’est pas enfilée, et l’espace gléno huméral est inexistant.
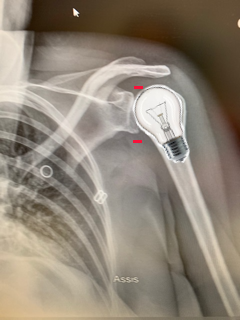
Sur le profil, on peut voir que la tête et l’axe de la diaphyse sont passés ” en arrière » et sont donc postérieurs au Y de la scapula
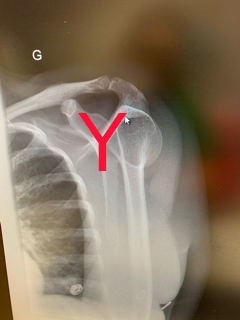
Attention donc quand la radiographie de face n’est pas vraiment de face!!!
Soit l’incidence est mal faite et dans ce cas la, si vous avez un gros doute clinique il faut demander à refaire la radio
soit la patiente a perdu toute rotation externe , ne peut donc mettre son épaule convenablement pour que la radio soit correctement réalisée et ceci doit vous mettre la puce à l’oreille
Mécanisme traumatique important ( conventionnellement crise épileptique, gros traumatisme) + perte totale de rotation externe = doivent vous faire suspecter une luxation postérieure

