« FTM:Bloc ilio-fascial » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| (3 versions intermédiaires par le même utilisateur non affichées) | |||
| Ligne 68 : | Ligne 68 : | ||
=== Procédure BIF === | === Procédure BIF === | ||
| Ligne 80 : | Ligne 81 : | ||
*Badigeonnage antiseptique et port de gants stériles | *Badigeonnage antiseptique et port de gants stériles | ||
*Confirmation du repérage clinique avec utilisation de la sonde vasculaire haute fréquence de l’échographe ou de la sonde abdominale par défaut, si possible avec du gel stérile | *Confirmation du repérage clinique avec utilisation de la sonde vasculaire haute fréquence de l’échographe ou de la sonde abdominale par défaut, si possible avec du gel stérile | ||
*Préparer | *Préparer | ||
**Soit Lidocaïne 10 mg/ml soit 20 ml (200mg) + 10 ml NaCl 0.9% (pour augmenter le volume de liquide anesthésiant)<br/> Soit 3 flacons de Ropivacaïne 10 ml à 2mg/ml soit 30ml (60mg)<br/> Ne pas mélanger les deux | |||
*Purger la tubulure | *Purger la tubulure | ||
*Introduction de l’aiguille, soit du côté latéral de la sonde à la peau par approche transversale, soit par approche longitudinale, ne doit déclencher ni paresthésie ni douleur fulgurante sinon arrêt immédiat | *Introduction de l’aiguille, soit du côté latéral de la sonde à la peau par approche transversale, soit par approche longitudinale, ne doit déclencher ni paresthésie ni douleur fulgurante sinon arrêt immédiat | ||
| Ligne 95 : | Ligne 97 : | ||
*Constantes (PA, FC, SpO2) à 0 minute puis 30 minutes | *Constantes (PA, FC, SpO2) à 0 minute puis 30 minutes | ||
*EVA à 30 min : si EVA≥6, appeler le médecin pour débuter une titration morphinique | *EVA à 30 min : si EVA≥6, appeler le médecin pour débuter une titration morphinique | ||
==== Délai et durée d’action ==== | ==== Délai et durée d’action ==== | ||
{| border="1" cellpadding="1" cellspacing="1" | |||
|- | |||
| Xylocaine | |||
| Ropivacaine | |||
|- | |||
| | |||
*Délai d’action : 5 à 10 min | *Délai d’action : 5 à 10 min | ||
*Durée d’action : 1H30 | *Durée d’action : 1H30 | ||
| | |||
*Délai dacton : 15 à 25 min | |||
*Durée d'action : 5H | |||
|} | |||
| |||
==== Traçabilité ==== | ==== Traçabilité ==== | ||
| Ligne 148 : | Ligne 165 : | ||
== [[Media:Bif_fiche_surveillance.pdf|Feuille de surveillance]] == | == [[Media:Bif_fiche_surveillance.pdf|Feuille de surveillance]] == | ||
[[File:Pdf.jpeg|RTENOTITLE|link=]] [[Media: | |||
== Mise à jour: Octobre 2023 == | |||
[[File:Pdf.jpeg|RTENOTITLE|link=]] [[Media:2051-D0-PTE-BIF_V2.6.pdf|Protocoles au format pdf]] | |||
[[File:Pdf.jpeg|Pdf.jpeg|link=]] [[Media:Plaquette_BIF_final.pdf|Plaquette octobre 2020]] | [[File:Pdf.jpeg|Pdf.jpeg|link=]] [[Media:Plaquette_BIF_final.pdf|Plaquette octobre 2020]] | ||
[[Category:P.O.S.]] | [[Category:P.O.S.]] | ||
Dernière version du 27 octobre 2023 à 14:02

ALR Bloc iliofascial (BIF) aux urgences et en SMUR
Généralités
Indications
- Fracture fémorale extrémité supérieure et diaphyse
- Fracture supra condylienne
- Fracture de rotule
- Plaie face antéro-interne de cuisse
A réaliser avant toute manipulation douloureuse. Changement d’attelle, réaxation, transfert de brancard, radiologie ...
Après examen neurologique minutieux et bilan lésionnel
Contre-indications
- Déficit neurologique d’aval
- Patients sous AVK ou nouveaux anticoagulants oraux, ou troubles graves de l’hémostase
- Association de plusieurs anesthésies locorégionales (risque de dépassement de la dose maximale d’anesthésique local)
- Pontages prothétiques vasculaires sur la région
- Infection cutanée ou plaie de la zone de ponction
- Allergie au produit anesthésique (Lidocaïne)
- Refus du patient
Conditions du geste
- Informer le patient du déroulement du soin
- Matériel de réanimation vérifié et à proximité
- Installation en décubitus dorsal, le plus confortablement possible,
- Vérification d’une voie veineuse périphérique (sérum physiologique 500 cc)
- Monitorer le patient
- Préparer l’échographe branché avec la sonde vasculaire haute fréquence, à défaut la sonde abdominale
- Préparer le matériel d’anesthésie locorégionale
- (Kit Disponible au SAU ou valise jaune en SMUR) :marqueur pour repérage, Chlorhexidine, cupule, champ de table, champ troué, seringue 50 cc, aiguilles atraumatiques spécifiques avec tubulure, Lidocaïne 10 mg/ml (Xylocaïne® 1%), 1 flacon 20 ml NaCl 0,9% ;1 flacon 10 ml Nacl 0,9%
- Pour la ropivacaine prendre l'anesthésiant dans la pharmacie de l'U2
Posologies
| DCI | Présentation | Posologies | Délai d'action | Durée d'action | Dose max en injection unique |
| Lidocaine | lidocaine1% |
Dose unique 200 mg0 |
5-10 min | 1h-2h | 200 mg |
| Naropeine (Ropivacaine) |
Naropeine 2mg/ml ampoule de 10 & 20 ml |
Dose unique 60 mg (30ml) |
15-25 min | 5h | 2mg/kg |
Procédure BIF
Technique du geste
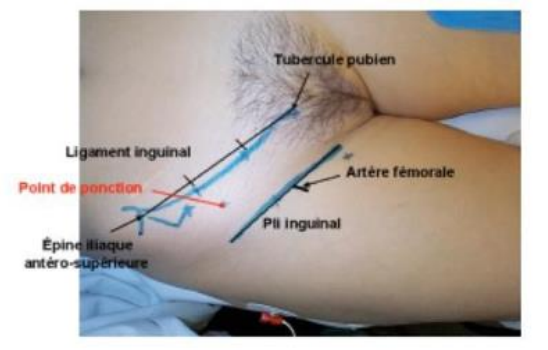
- Repérage clinique et marquage du point de ponction
Avec le crayon chirurgical, tracer une ligne reliant l’épine iliaque antéro supérieure et l’épine du pubis
Point de ponction = 1 cm au-dessous de cette ligne, à la jonction 1/3 externe – 1/3 moyen
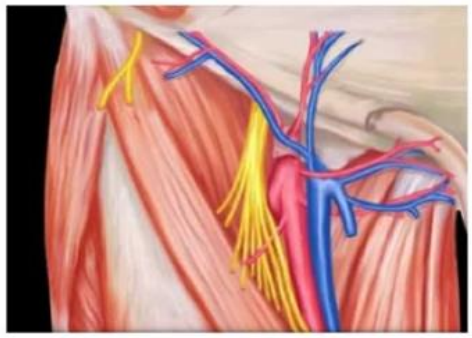
Moyen mnémotechnique pour repères anatomiques = prénom IVAN : Intérieur -> Veine -> Artère -> Nerf
- Badigeonnage antiseptique et port de gants stériles
- Confirmation du repérage clinique avec utilisation de la sonde vasculaire haute fréquence de l’échographe ou de la sonde abdominale par défaut, si possible avec du gel stérile
- Préparer
- Soit Lidocaïne 10 mg/ml soit 20 ml (200mg) + 10 ml NaCl 0.9% (pour augmenter le volume de liquide anesthésiant)
Soit 3 flacons de Ropivacaïne 10 ml à 2mg/ml soit 30ml (60mg)
Ne pas mélanger les deux
- Soit Lidocaïne 10 mg/ml soit 20 ml (200mg) + 10 ml NaCl 0.9% (pour augmenter le volume de liquide anesthésiant)
- Purger la tubulure
- Introduction de l’aiguille, soit du côté latéral de la sonde à la peau par approche transversale, soit par approche longitudinale, ne doit déclencher ni paresthésie ni douleur fulgurante sinon arrêt immédiat
- Surveillance de la progression de l’aiguille avec échographe
- Sensation de 2 ressauts après le passage de la peau (fascia lata puis fascia iliaca)
- Contact verbal permanent avec le patient et injection lente et fractionnée, après test d’aspiration tous les 5 mL. L’injection doit être indolore et sans aucune résistance.
- Arrêt immédiat de l’injection si présence de sang dans la tubulure au test d’aspiration, ou en cas de signes de toxicité des anesthésiques locaux.
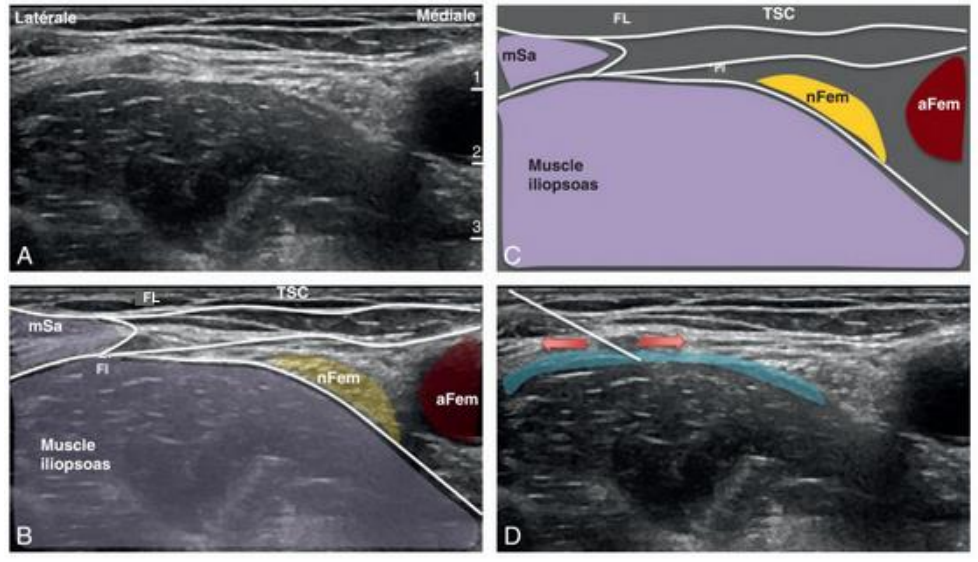
A :Image échographique native ; B :Annotée ; C :Schématique ; D :Insertion de l’aiguille dans le plan en direction latéromédiane
FL :Fascia lata ; FI :Fascia iliaca ; mSa :muscle sartorius ; nFem :nerf fémoral ; aFem :artère fémorale
Surveillance per- et post-procédure
- Monitorage continu pendant toute la durée de l’injection
- Constantes (PA, FC, SpO2) à 0 minute puis 30 minutes
- EVA à 30 min : si EVA≥6, appeler le médecin pour débuter une titration morphinique
Délai et durée d’action
| Xylocaine | Ropivacaine |
|
|
Traçabilité
- Bien consigner dans le dossier, en remplissant la feuille de surveillance BIF (Cf. page 4) :
- L’heure du geste
- La localisation du bloc
- Les posologies des produits utilisés
- Les paramètres de surveillance
Complications
Effets indésirables et toxicité
- Liés à injection accidentelle intra vasculaire
- Ou à la résorption locale importante par non-respect des doses maximales
- Doses toxiques : 5 mg/Kg pour la Lidocaïne
Les complications neurologiques ou cardiovasculaires surveillées sont de trois niveaux :
- Niveau 1 : picotements péri buccaux (ou goût métallique dans la bouche), vertiges
- Niveau 2 : céphalées, troubles visuels ou auditifs (acouphènes)
- Niveau 3 : agitation, convulsion, coma, collapsus cardiovasculaire, troubles de conduction, troubles du rythme ventriculaire
Conduite à tenir en cas d’intoxication
- SAU : Appel de l’anesthésiste au 41616
- SMUR : Appel du MRU qui contacte le déchocage pour admission directe
Crise convulsive :
- Prise en charge habituelle
Troubles du rythme cardiaque :
- ATTENTION : PAS D’AMIODARONE dans les troubles du rythme
- Oxygénothérapie masque haute concentration
- Si ACR : Réanimation cardiorespiratoire
- Injection intralipide 20% : 3 ml/Kg en bolus
- Au SAU : à récupérer en salle de réveil poste : 54591
- En SMUR : pré-alerte déchocage Intralipide nécessaire et transport rapide ; si transport rapide impossible, MRU organise acheminement de l’intralipide sur les lieux de l’intervention en fonction des moyens disponibles (Ambulancier Angers 3 en journée, Ambulancier de l’autre équipe SMUR...)
- Dosages sanguins de l’anesthésique local et des triglycérides : tube sec + tube hépariné dès que possible
Anaphylaxie :
- En fonction du Grade : anti-histaminique, corticothérapie, titration Adrénaline (cf. POS Anaphylaxie)