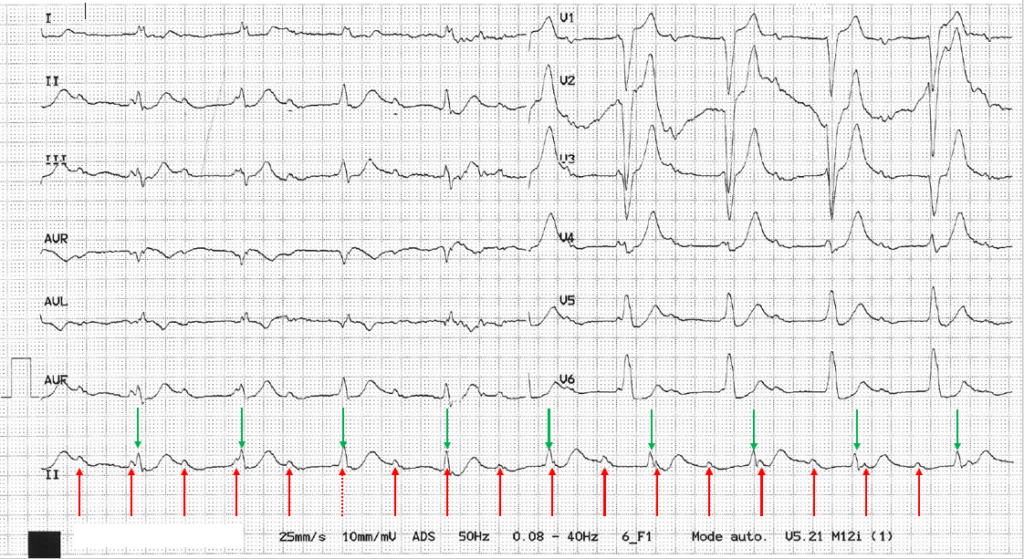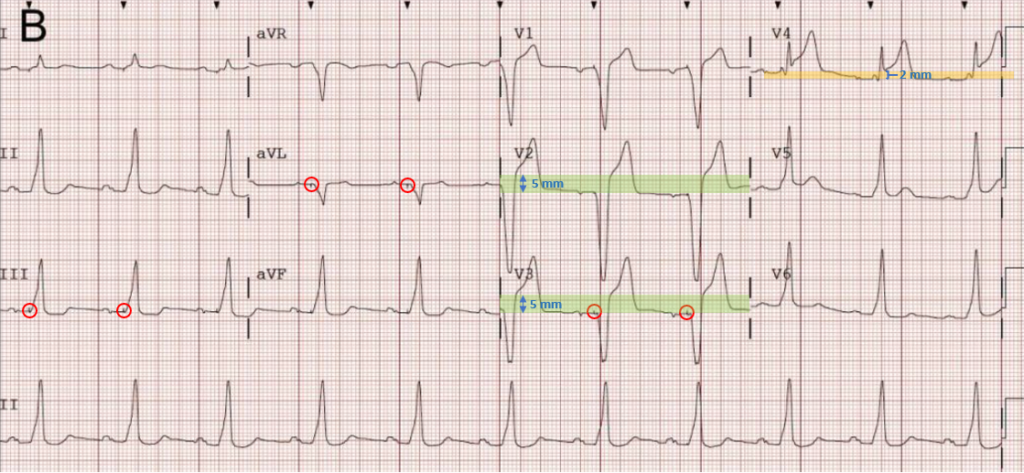
Interprétation
- Rythme régulier avec onde P précédant chaque QRS et onde P positive en D1 et aVF. Pour autant le rythme ventriculaire n’est pas sinusal, on le détaille ensuite.
- Espace PR > 200ms
- QRS élargis dans toutes les dérivations avec une onde R de croissance initiale lente dans les dérivations latérales plutôt évocatrice d’un retard gauche
- A la naissance de chaque QRS, on observe un spike (entouré en rouge) signifiant une dépolarisation stimulée.
- Trouble de la repolarisation avec perte de discordance, en présence de ce retard gauche, dans les dérivations latérales, sus décalage du segment ST en V4 (en jaune) et discordance préservée en V2-V3 mais segment ST surélevé de plus de 5 mm (en vert).
=> Probable SCA ST+ chez un patient électro entrainé.
Présentation – Bloc de branche gauche et syndrome coronarien aigu.
Introduction
L’existence d’un bloc de branche gauche gène le diagnostic d’infarctus par modification importante de la dépolarisation. Le cas est le même en présence d’un entrainement électro systolique.
La dépolarisation du VD précède celle du VG, laquelle se fait alors entièrement de droite à gauche. Dans une large majorité des cas, la sonde de stimulation d’un pacemaker à l’étage ventriculaire, se met en apical droit.

Physiologie
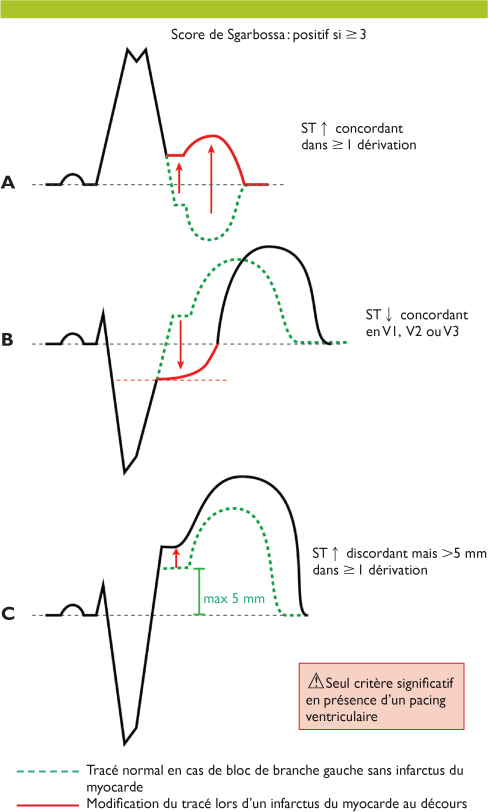
En cas de bloc de branche, syndrome de préexcitation, rythme ventriculaire, rythme électroentraîné, et hypertrophie ventriculaire sévère, la discordance de polarité qui existe entre repolarisation et dépolarisation est appropriée si :
- la déviation du segment ST est opposée à l’orientation de la déflexion principale du QRS (onde R ou onde S)
- l’amplitude de la déviation du segment ST est proportionnelle à l’amplitude du complexe QRS
Pathologie
Cette règle est à l’origine des critères des Sgarbossa pour la détection d’un infarctus en cas de situation provoquant un retard de dépolarisation du ventricule gauche.
Bibliographie
Thygesen K, Alpert JS, Jaffe AS, Simoons ML, Chaitman BR, White HD, et al. Third universal definition of myocardial infarction. European Heart Journal. 2012 Oct 1;33(20):2551–67.
Thygesen K, Alpert JS, Jaffe AS, Chaitman BR, Bax JJ, Morrow DA, et al. Fourth universal definition of myocardial infarction (2018). European Heart Journal. 2019 Jan 14;40(3):237–69.
Myriam Kaddour, Haran Burri. Diagnostic d’un infarctus chez les patients porteurs d’un stimulateur cardiaque. Rev Med Suisse 2018; volume 14. 1083-1088
Arnaud Naville, Arnaud Perrier. Diagnostic ECG de l’infarctus en cas de bloc de branche gauche connu ou d’entraînement ventriculaire. Rev Med Suisse 2013; volume 9. 1886-1891
https://www.e-cardiogram.com/index.php