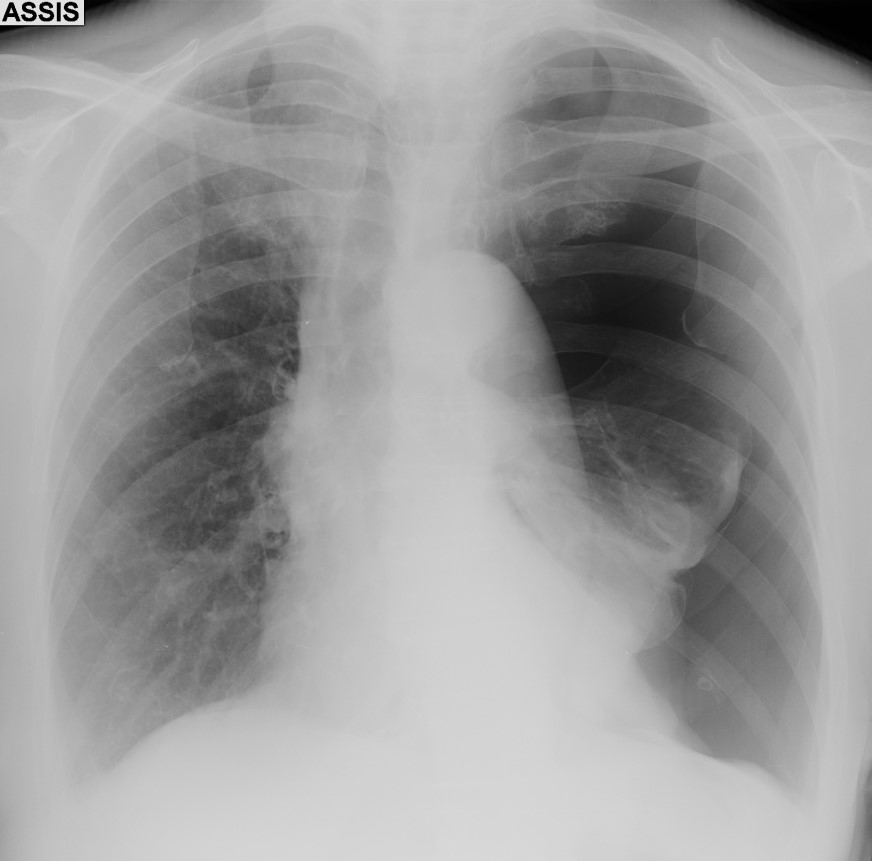
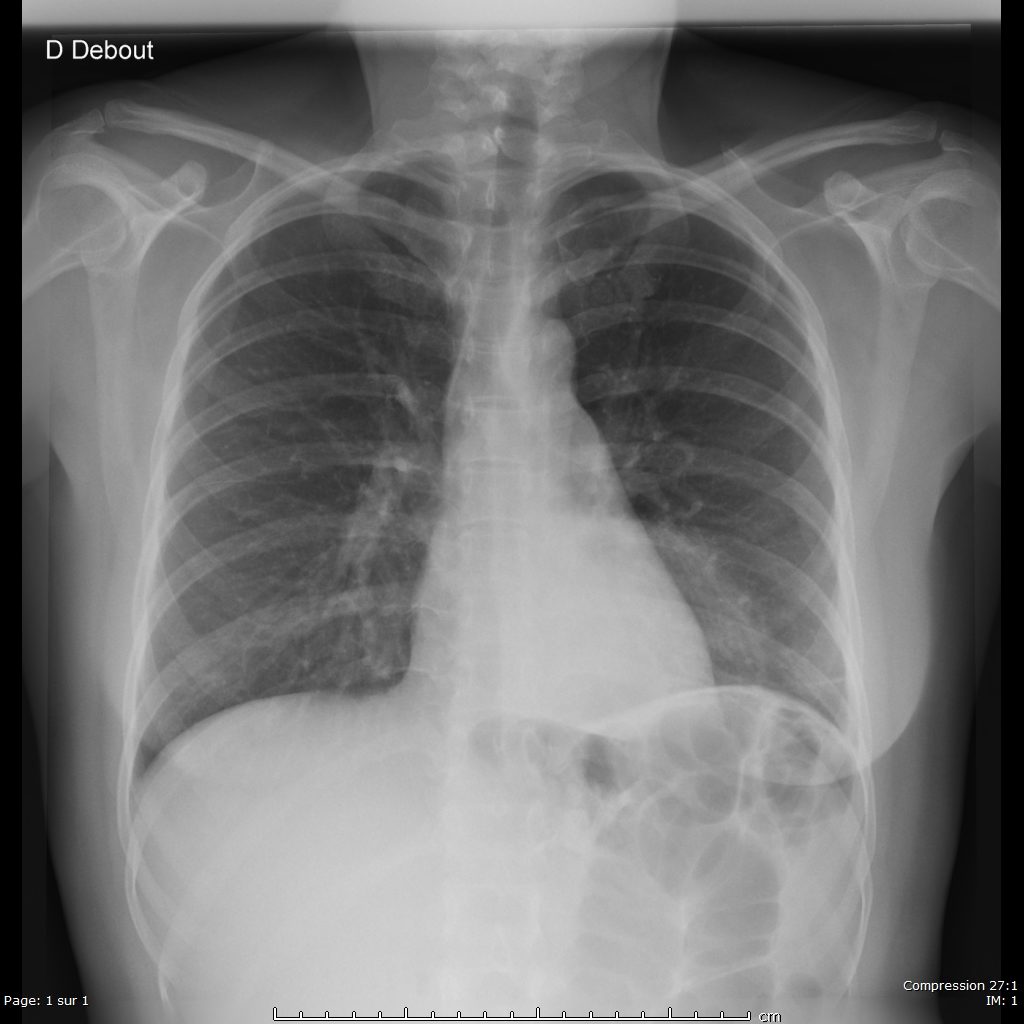
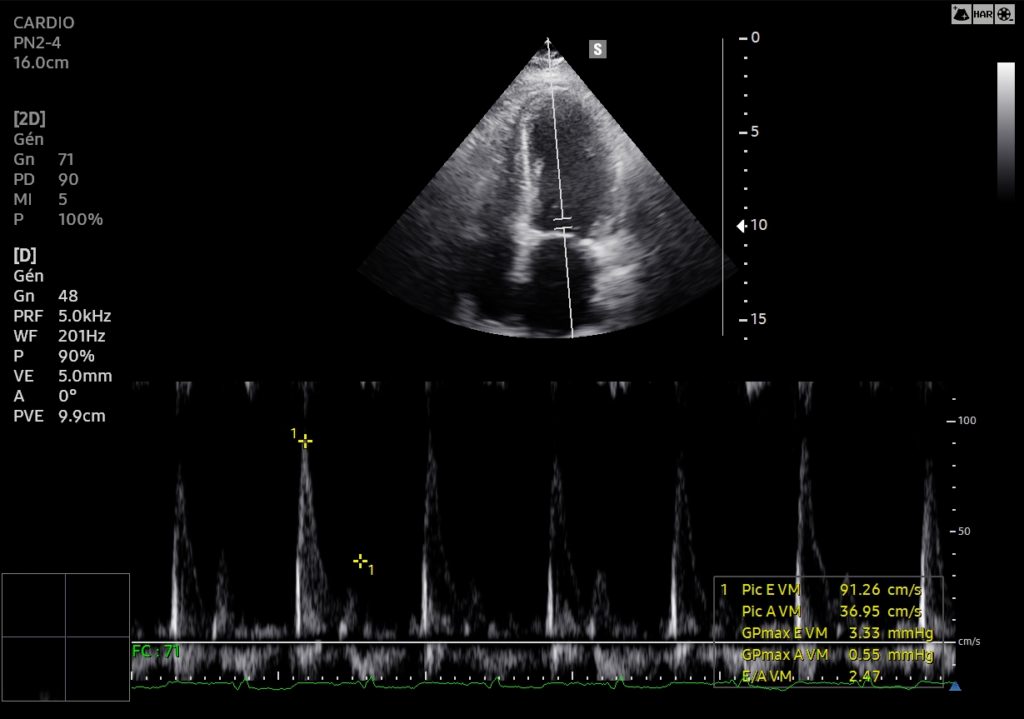
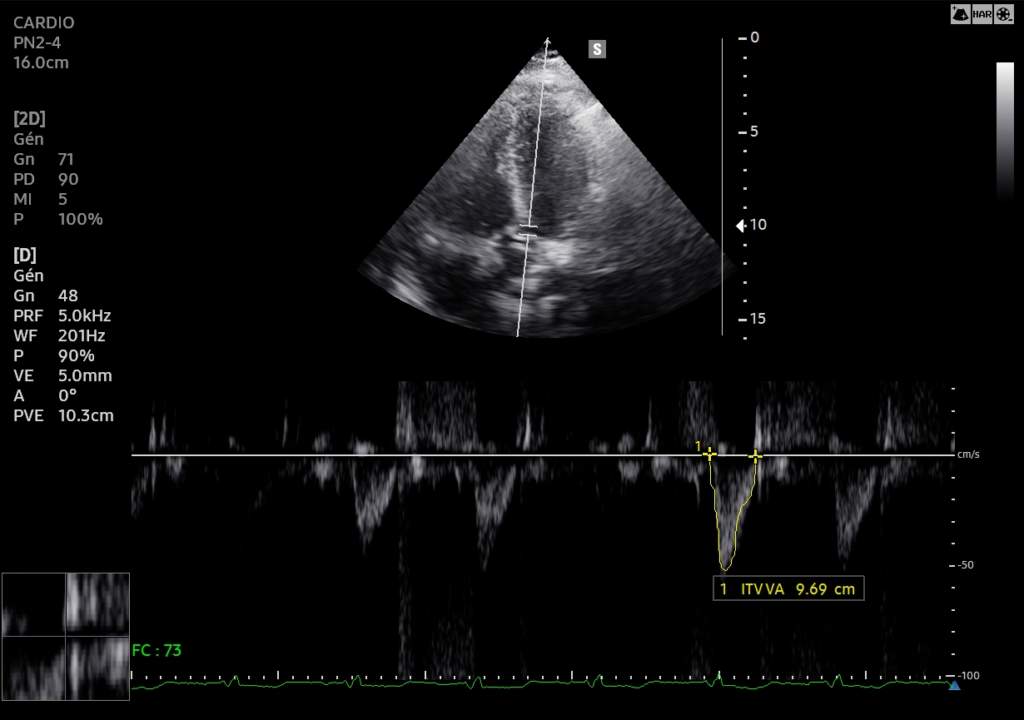
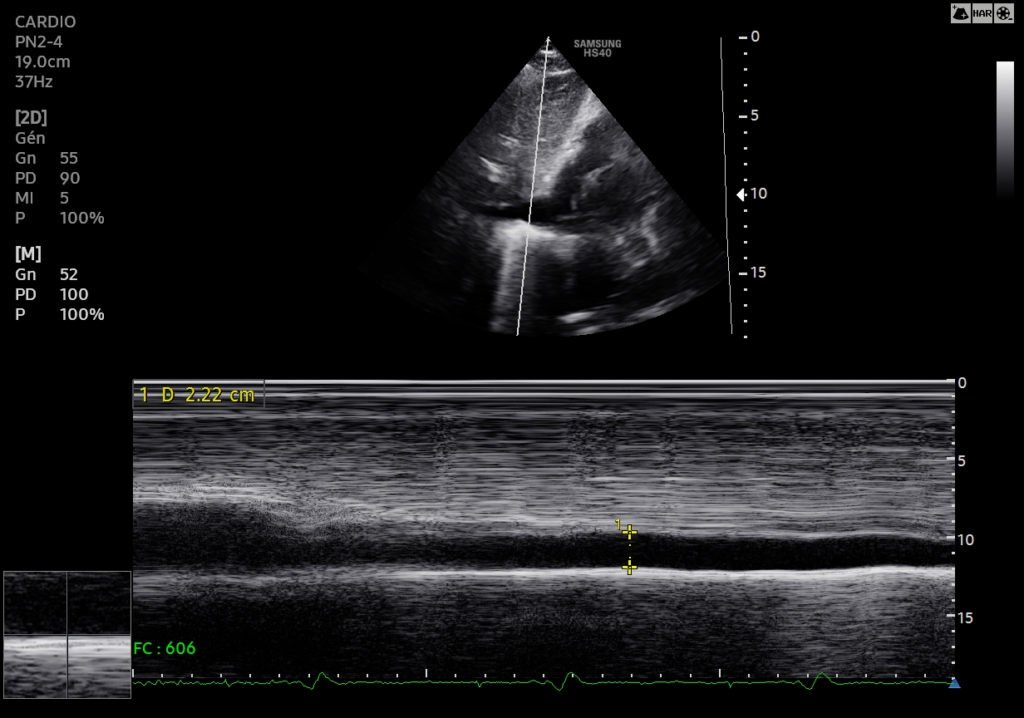
La semaine passée, une patiente d’une quarantaine d’années s’est présentée au SAU pour chute de trottinette sur le coté gauche. Elle présentait une épaule gauche traumatique hyper algique. Cliniquement, on ne distinguait pas de déformation importante de l’épaule.

Elle n’était mobilisable dans aucune des amplitudes : pas de RI , pas d’élévation-abduction, et encore moins de RE. Pas de franche douleur acromio-claviculaire. Il existait une très très discrète vacuité de la glène, très difficile à mettre en évidence. Le point douloureux principal était situé sur la partie antérieure de l’épaule.
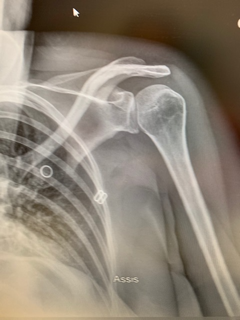
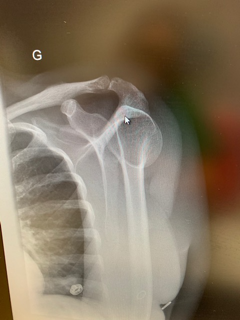
Diagnostic ?
Comment lire une radiographie de l’épaule
FACE
Rotation neutre (tête non en ampoule comme lors d’une RI)
Interligne gléno huméral < 6 mm mais il doit être visible ou non superposé à la glène
Glène en cupule avec alignement de la ligne antérieure et postérieure de la glène pour n’en former qu’une seule (enfilement)
Espace acromio claviculaire< 7 mm
Espace sous acromial (acromio- huméral) est entre 10 et 13 mm
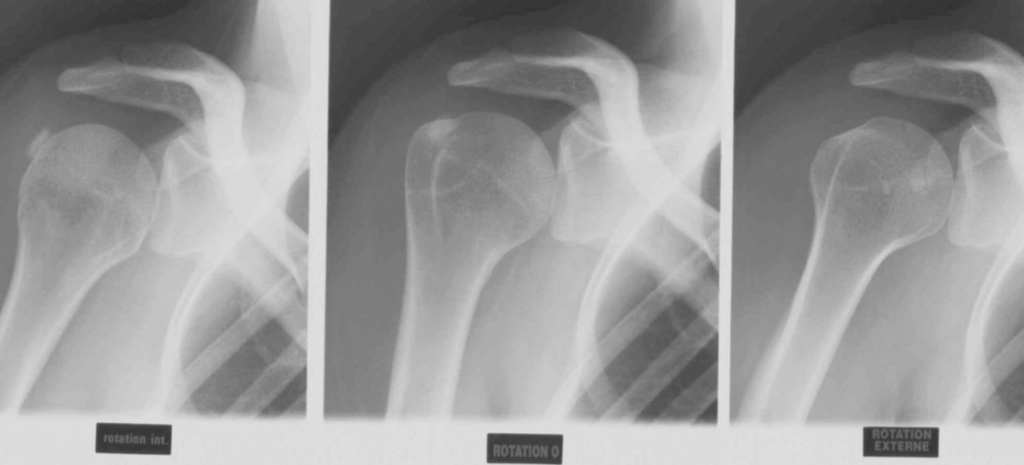
PROFIL
Glène en face
Omoplate en Y
Tête humérale en face de la glène et au milieu de ce Y
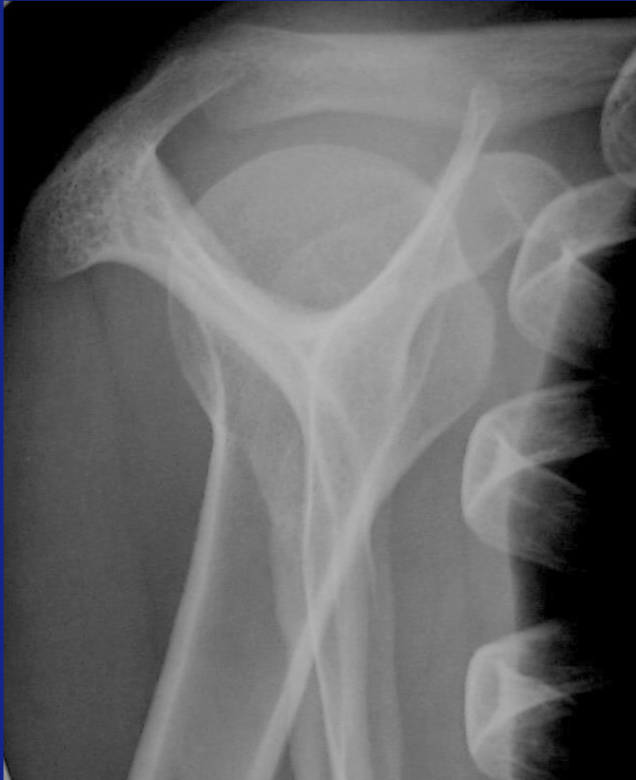
Réponse
c’est une luxation gléno humérale postérieure
La radio de face est en réalité en rotation interne ( car la patiente n’a plus de rotation externe due à sa luxation) : la tête humérale est en forme de “tête d’ampoule”, la glène n’est pas enfilée, et l’espace gléno huméral est inexistant.
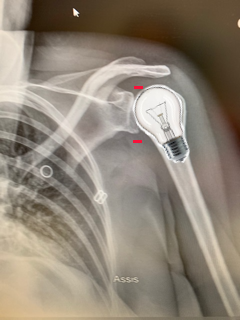
Sur le profil, on peut voir que la tête et l’axe de la diaphyse sont passés ” en arrière » et sont donc postérieurs au Y de la scapula
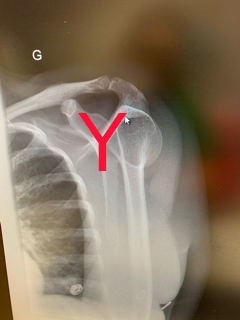
Attention donc quand la radiographie de face n’est pas vraiment de face!!!
Soit l’incidence est mal faite et dans ce cas la, si vous avez un gros doute clinique il faut demander à refaire la radio
soit la patiente a perdu toute rotation externe , ne peut donc mettre son épaule convenablement pour que la radio soit correctement réalisée et ceci doit vous mettre la puce à l’oreille
Mécanisme traumatique important ( conventionnellement crise épileptique, gros traumatisme) + perte totale de rotation externe = doivent vous faire suspecter une luxation postérieure