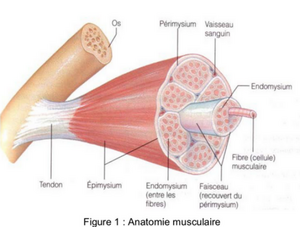
PS:examen du genou
Rappels anatomiques
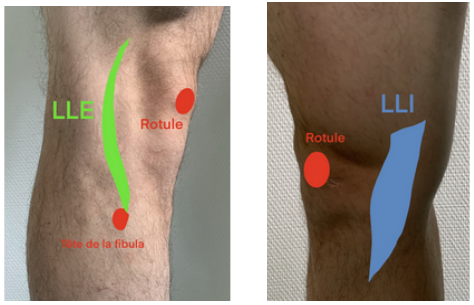
Plan ligamentaire latéral interne et externe
- LCM : extra-articulaire, condyle médial au bord interne du plateau tibial. C’est un large bandeau.
- LCL : condyle latéral- tête de la fibula. C’est une corde fine.
Les points d’angle
- PAPL / PAPM
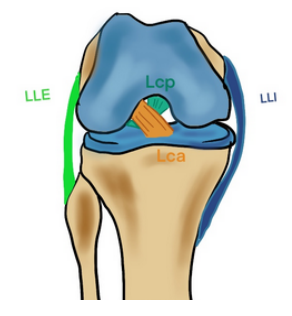
Le pivot central
- LCA : face médiale du condyle externe - épine tibiale
- LCP : face latérale du condyle interne - partie postérieure du tibia
Examen
Type de traumatisme : torsion, choc direct
Interrogatoire : craquement /dérobement/ instabilité
Inspection : Déformation / œdème / état cutané / Impotence fonctionnelle
Palpation : Epanchement- hémarthrose : signe du glaçon / empâtement des culs-de-sac latéraux / Localisation de la douleur
Articulation : Extension / flexion : 0/140°
Examen ligamentaire toujours comparatif
NB : testing difficile lors des entorses grave, examen qui peut être différé
Ligament latéraux (genou verrouillé < 20 °de flexion)
- A 30° de flexion, tester le :
- Ligament latéral interne en valgus forcé
- Ligament latéral externe en varus forcé
- En extension : genou verrouillé par l’ensemble de la capsule
- extension et varus : teste le PAPE
- Extension et valgus : teste le PAPI
Donc si laxité en extension, il y aura forcement une laxité en flexion : Extension = lésion multiples
Le pivot central
- Ligament croisé antérieur (bloque l’avancée du plateau tibial), testé par le test de Lachmaan à 20°: arrêt mou (test positif si ligament rompu) / à 90°: laxité = tiroir antérieur
- Ligament croisé postérieur (bloque le recul du plateau) : avalement de la tubérosité tibiale (TTA) lorsque le genou est à 90°.
Examen méniscal
- Palpation des interlignes
- Recherche d’un blocage
- Testing méniscal
- Grinding test : patient en décubitus ventral, genou en flexion à 90°, exercer des mouvements de RI et de RE sur le talon afin de mettre en tension le ménisque contro-latéral.
Examen musculo Tendineux
- Tester l’extension (assis jambe pendante : si déficit, rechercher un Gap sus ou sous patellaire en faveur d’une rupture)
NE pas oublier de tester le SPE ++
Imagerie
Radiographie Simple si :
Critères d’Ottawa du genou (pour les traumatismes < 7 jours)
- Douleur isolée à la palpation de la tête de la rotule
- Douleur à la palpation de la tête de la fibula.
- Flexion à 90° impossible
- Impossibilité de faire 4 pas.
- Age >= 55 ans
critères d'exclusion: age< 5 ans, traumatisme de plus de 7 jours, altération de la conscience, paraplégie, multiples traumatismes.
Radiographie
Genou : Face + Profil + 3/4
Si doute sur une lésion de la patella : défilé fémoro-patellaire
- Entorse interne : arrachement du plateau tibial interne
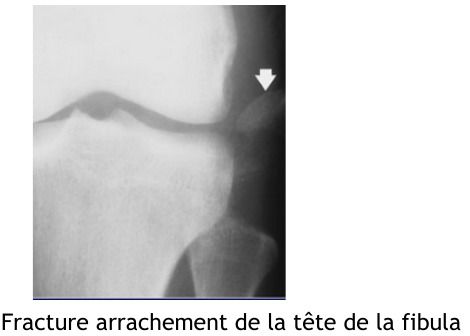
- Entorse externe : arrachement de la tête de la fibula (lésion possible du LCL), rebord externe du plateau tibial
- Bâillement latéral ou médial de l’interligne pour les entorses graves avec rupture de la capsule
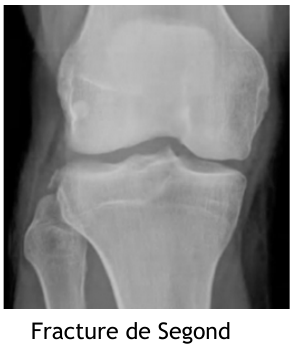
- LCA : avulsion des épines tibiales, fracture de Segond
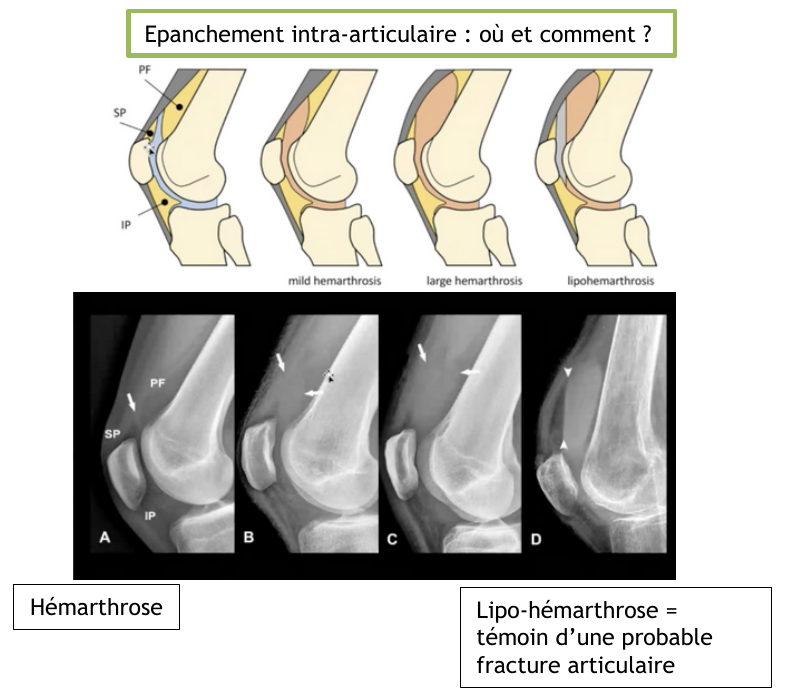
- Lipo-hémarthrose : ATTENTION ! Témoigne probablement d’une fracture articulaire sous-jacente.
- En absence de fracture visible = témoigne d’une fracture de l’extrémité supérieure tibiale
- Si doute : faire une radiographie du genou fléchi couché et TDM pour recherche une fracture articulaire occulte
- En absence de fracture visible = témoigne d’une fracture de l’extrémité supérieure tibiale
TDM
- : si avulsion des épines, lipohémarthrose
IRM
- bilan des lésion ligamentaires / fractures - jamais en urgence hors demande spécifique
- Si avulsion de la tête de la fibula : discuter IRM dans les 15j avec radio/ ortho pour lésion du LCL
Entorse du genou & filière
conduite à tenir selon la gravité clinique
Avis orthopédique pour prise en charge urgente
- Déficit SPE
- Rupture du LLE (laxité latérale plan frontal = nécessité d’une PEC chirurgicale rapide)
- Fracture associée : tête de la fibula, fracture de épines tibiales ( NB : fracture de segond = pas de PEC chir)
- Présente d’une rupture multiligamentaire : laxité en extension
- Radiographie : bâillement franc des compartiments latéral/médial = rupture PAPL/ PAPM
Suspicion Entorse grave
doute sur une lésion ligamentaire ou rupture ligamentaire clinique ( LLI/LLE/pivot central ou PAPE/PAPI)
Examen parfois difficile en raison de la douleur et de la précocité de consultation
- Impotence partielle voire totale
- douleur franche localisée, Testing normal
- Signe de rupture certaine : Hémarthrose, laxité dans le plan frontal ou présence d’un tiroir
Attention : LLI extra articulaire :sa rupture n’entraine pas forcement pas forcement d’hémarthrose clinique
Radiographie normale ou image fonction de la lésion
Traitement
- Immobilisation par une attelle articulée
- Si hémarthrose importante : possibilité de ponction hors anticoagulants.
- Antalgiques / glaçage
- Consultation en médecine du sport entre J7 et J10, pour patients ACTIFS.
- Kinésithérapie à J0 : lutte contre l’œdème et le flessum, travail des amplitudes articulaires, réveil musculaire et travail isométrique
- Pas de consultation en orthopédie hors circonstances si dessous ou demande de l’orthopédiste.
Entorse bénigne
pas de lésion ligamentaire = étirement simple
- Genou sec, impotence faible
- Pas d’instabilité décrite par le patient
- Douleur en regard d’un compartiment collatéral.
- Testing : absence de laxité, absence de tiroir.
Radiographie normale
Traitement
- Ne pas immobiliser ou alors par une attelle articulée à visée antalgique < 1 semaine.
- Kinésithérapie J0 si le patient est douloureux
- Antalgiques, glaçage
- Consultation médecin traitant J10
On ne fait pas d’IRM en urgence
Délai : 1 mois. aucun intérêt à le faire avant, l’hémarthrose et l’inflammation rendent l’interprétation trop difficile pour confirmer la présence de lésions sous-jacentes.
Lésion méniscale
Clinique
- Inconfort dans le genou, gêne douloureuse
- Douleur précise sur l’interligne à la palpation
- Douleur dans certains mouvements : descente d’escalier, position accroupie.
- Parfois blocage méniscal vrai : impossibilité totale d’extension complète (flessum élastique, le genou revient quand on cherche à l’étendre)
- Douleur
- Au grinding Test : cri méniscal (peu sensible) Décubitus ventral, jambe à 90, mouvement de rotation interne et externe en appuyant sur le talon, un doigt sur l’interligne douloureuse.
Radiographie : genou Face + profil
Traitement
- Eviter les mouvements de mise en tension dans un premier temps
- Kinésithérapie
- Antalgiques
- Si douleur très invalidante, proposition de consultation en rhumatologie pour infiltration.
- IRM à 1 mois si forte suspicion avec consultation en orthopédie en fonction du résultat de l’IRM
Avis orthopédique :
- Lors d’un blocage méniscal par une anse de seau
- Le plus souvent médial
- Vous pouvez tenter de le réduire en amenant le genou en ouverture du compartiment interne + flexion
- IRM dans les 15 jours
- Le plus souvent médial
Luxation de rotule
Mécanisme
rotation, danse
Luxation le plus souvent externe(latérale)
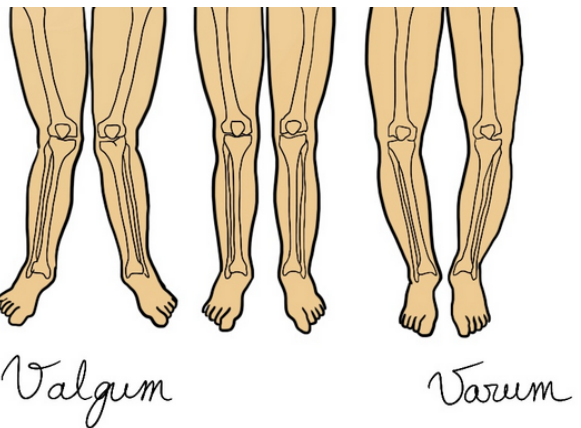
Facteurs favorisants : laxité ligamentaire, rotule haut, genou valgum
Clinique
Genou en flexion, avec rotule palpée sur le bord latéral du genou
Lorsque la luxation s’est réduite spontanément :
Hémarthrose avec douleur sur le trajet du ligament fémoro-patellaire médial ( LPFM) car lésé
Radiographie
- Genou : face + profil+ DFP
- Parfois arrachement de l’aileron interne de la rotule ( maintenu par le LPFM)
- Impactation du rebord antéro inféro-latéral du condyle fémoral
Traitement
- Antalgiques, MEOPA,
- Manœuvre de réduction en allongeant la jambe du patient.
- Geste rapide pour replacer la rotule dans le chemin de la gouttière trochléenne.
- La présence d’un fragment de trochlée n’est pas une CI à la réduction
- Mise en place d’une attelle articulée ou attelle de Zimmer rotulienne pour 3 semaines
- Radiographie de contrôle face + profil + DFP : l’arrachement de l’aileron interne n’est pas une indication chirurgical (il va cicatriser)
- Consultation de contrôle à 3 semaines en orthopédie
Lésion de l'appareil extenseur
Perte de l’extension : impossibilité à décoller le talon du plan du lit ou perte de l’extension active du patient : 4 ENTITES DECRITES ENSUITE
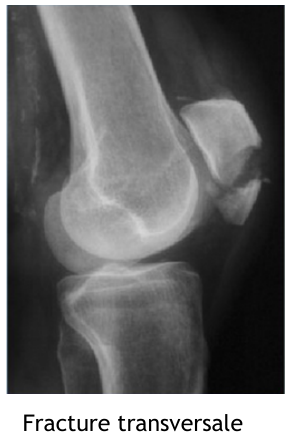
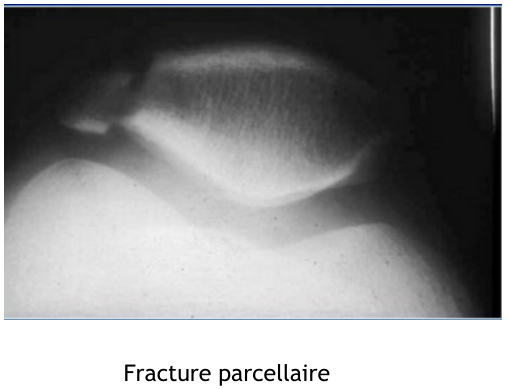
- Fracture de rotule
- Rupture du tendon rotulien
- Rupture du tendon quadricipital
- Lésion musculaire ( notamment du quadriceps)
Fracture de rotule
Mécanisme
traumatisme direct sur la rotule : chute
Clinique
Douleur exquise à la palpation de la rotule
Hématome, ecchymose.
Gap au niveau de la rotule du à l’ascension de la partie fracturée par le tendon
Douleur à la mise en charge.
Vérifier l’absence d’interruption de l’appareil extenseur.
Fracture articulaire susceptible de créer de l’arthrose.
Attention : ne pas confondre avec une patella bi ou tri partita (fragment de rotule bien corticalisé)
Radiographie
genou : face + profil, Défilé fémoro patellaire.
| Fracture déplacée | Possibilité d’interruption de l’appareil extenseur sur les fractures transversales Avis orthopédique Attelle de Zimmer pour immobilisation antalgique. |
| Fracture non déplacée | Faire un cliché en flexion => pour voir si « ouverture de la fracture » et donc possible rupture appareil extenseur : voir si déplacement Attelle de Zimmer en extension pendant 6 semaines avec décharge / appui possible (selon douleur) Anticoagulation selon CASTING Consultation orthopédique |
Lésion du tendon quadriciptal / rotulien
Mécanisme de contraction brutale sportive ou accidentelle
Pas de rupture partielle.
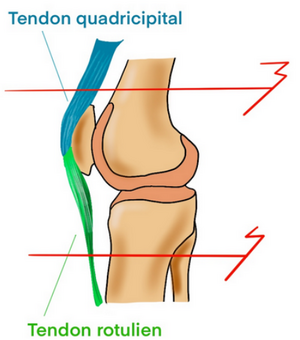
Clinique
- Claquement parfois audible
- Gap/coup de hache sus (quadricipital) ou sous patellaire (rotulien)
- Déficit d’extension actif : le talon peut pas se décoller du lit, absence d’extension active possible
Radiographie : genou F+P
- Quadricipital : radiographie normale.
- Ligament patellaire (tendon patellaire) : rotule ascensionnée du à la traction du vaste médial
Traitement
- Avis orthopédique
- Mise en place d’une attelle de Zimmer
- Antalgiques
Lésions musculaires
mécanisme : effort brutal, béquille face latérale
Clinique
- Douleur, claquement brutale (sensation de choc brutal)
- tuméfaction visible
- Impotence fonctionnelle
- Lésion extrinsèque : (traumatisme direct- type « béquille »)
- contusion bénigne
- Section/écrasement
- contusion bénigne
- Lésion intrinsèque = mise en tension excessive dans 90 % des cas
Localisation préférentielle
Au membre inférieur :
adducteur/quadriceps/soléaire/gastrocnémien
Au membre supérieur :
- Muscles de la coiffe, biceps
Imagerie
- échographie à J7-J10 pour donner la chance à l’hématome de s’organiser pour devenir ponctionnable
- IRM : plus sensible mais moins information (vascu, perte de striations..) => ischioJ surtout
Lésion extrinsèque
(traumatisme direct- type « béquille »)
contusion bénigne
Section/écrasement
|
Lésion bénigne |
Tuméfaction hyperéchogène sans désorganisation de l’architecture musculaire |
|
Lésion intermédiaire |
Désorganisation de l’architecture <50 % de la surface axiale du muscle |
|
Lésion sévère |
Désorganisation > 50 % ou ecchymose de l’aponévrose enserrant le muscle et empêchant la contraction |
Lésion intrinsèque
(mise en tension excessive- élongation du muscle /90% des cas)
- Classification de brasseur et Renoux
|
|
C
|
M
|
Délai de cicatrisation
|
|
Grade 1 |
Hypertorphie a contours flous d’une cloison conjonctive IM |
Nuage hyperechogène sans désorganisation de l’architecture musculaire |
1 à 2 semaines |
|
Grade 2 |
|
Plage hyperéchogène à contours flous et irréguliers avec désorganisation de l’architecture musculaire |
3 semaines (2M) |
|
Grade3 |
|
Désinsertion musculoaponévrotique ou musculotendineuse avec poche de décollement |
6 semaines (3M) |
|
Grade4 |
Rupture conjonctive proximal avec gap inter-fragmentaire et aspect détendu de la structure conjonctive adjacente |
Désinsertion ou rupture d’un faisceau musculaire avec rétraction |
9 a 12 semaines |
- Classification de Rodineau
|
Grade 0 |
courbature |
Lié à la déshydratation/crampes |
Pas de lésions histologiques |
Récupération en quelques heures |
|
Grade 1 |
Contracture |
|
Atteinte de quelques fibres |
Récupération en quelques jours |
|
Grade 2 |
Elongation |
Gène, œdème |
Atteinte fibres + tissu de soutien |
Récupération en une dizaine de jour |
|
Grade 3 |
Claquage |
Douleur |
Atteinte marqué du tissu de soutien + hématome intra musculaire |
Récupération entre 4 et 12 semaines |
|
Grade 4 |
Déchirure |
Rupture |
Rupture/désinsertion |
Récupération Longue |
Traitement
pour une lésion en plein corps musculaire > ou = grade 2
- Glaçage, élévation
- Pas de massage, pas d’infiltration
- Compression (cohenban, bande de contention)
- Antalgiques
- Éviter la décharge complète
- Phase 1 : repos, immobilisation courte initiale si nécessaire (24/48h) et mobilisation très précoce avec kinésithérapie à J3-5 : pas de massage initialement, travail de mobilisation et de drainage, à poursuivre ensuite pour faciliter la cicatrisation, orienter la prolifération des fibres musculaires et éviter les adhérences.
- A partir de J10 : possibilité de mettre des AINS seulement si grosse composante oedémateuse. CI < J10
- Consultation en médecine du sport dans les 7 jours pour contrôle avec échographie pour les lésions ≥ grade 2
Kyste poplité
C’est un épanchement articulaire qui se forme au dépend du récessus articulaire naturel, le récessus poplité du genou. Par déformation, nous l’appelons kyste poplité.
Causes sous jacentes : polyarthrite, gonarthrose, méniscopathie
Clinique
Douleur lors des mouvements, de la marche
Tuméfaction à la palpation du creux poplité
Lors de sa rupture sur un mouvement de flexion ou extension prononcé : la douleur peut être brutale, avec une douleur face postérieure du mollet et une boiterie, formation d’un hématome ou d’une ecchymose en regard = peut mimer une clinique de TVP ou de lésion musculaire
Vérifier l’absence de signes de compression neuro vasculaires dues au kyste
Imagerie
Radiographie genou F+ P : signe d’arthrose
Echographie : mise en évidence du kyste
Si doute lésion vasculaire anévrysmale ( Dg différentiel) ou TVP : Doppler
Traitement
- Pas de prise en charge en urgence si absence de complications
- antalgiques
- Consultation en orthopédie pour eventuellement pour ponction, infiltration si nécessaire et recherche d’une cause sous jacente
- Traitement symptomatique de la rupture : antalgiques, glace, surélévation de membre, compression possible si cela soulage le patient