« FTM:Filière syndrome coronarien aigu SCA » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 2 : | Ligne 2 : | ||
== Démarche diagnostique == | == Démarche diagnostique == | ||
[[File:POS80.png|right|RTENOTITLE|link=]][[File:Sca diagnostique.png|upright]] | [[File:POS80.png|right|RTENOTITLE|link=]][[File:Sca diagnostique.png|upright|Sca diagnostique.png]] | ||
== Prise en charge thérapeutique des SCA ST+ == | == Prise en charge thérapeutique des SCA ST+ == | ||
| Ligne 8 : | Ligne 8 : | ||
=== Choix de la stratégie de reperfusion === | === Choix de la stratégie de reperfusion === | ||
[[File:Sca strategie.png|upright]] | [[File:Sca strategie.png|upright|Sca strategie.png]] | ||
remarques: | remarques: | ||
*Pour les SCA ST+ avec indication de thrombolyse pour les patients âgés >75 ans : décision collégiale entre médecin SMUR et cardiologue sénior de garde | *Pour les SCA ST+ avec indication de thrombolyse pour les patients âgés >75 ans : décision collégiale entre médecin SMUR et cardiologue sénior de garde | ||
*Intérêt du contact précoce avec le cardiologue de garde dès le diagnostic posé et la stratégie thérapeutique décidée (disponibilité de la table de coronarographie à organiser en amont) | *Intérêt du contact précoce avec le cardiologue de garde dès le diagnostic posé et la stratégie thérapeutique décidée (disponibilité de la table de coronarographie à organiser en amont) | ||
| Ligne 21 : | Ligne 21 : | ||
*Aspirine 300 mg PO ou 250 mg IV si non faite | *Aspirine 300 mg PO ou 250 mg IV si non faite | ||
*Ticagrelor (Brilique ®) 180 mg oro-dispersible | *Ticagrelor (Brilique ®) 180 mg oro-dispersible | ||
*Héparine Non Fractionnée (HNF) 70 UI/kg IVD (max : 7000 UI), puis perfusion d’HNF de 12 UI/kg/h si transfert en salle de coronarographie > 1 heure | *Héparine Non Fractionnée (HNF) 70 UI/kg IVD (max : 7000 UI), puis perfusion d’HNF de 12 UI/kg/h si transfert en salle de coronarographie > 1 heure | ||
Remarques : | Remarques : | ||
*Si patient sous AOD ou AVK : Pas d’HNF, Pas de Ticagrelor : | *Si patient sous AOD ou AVK : Pas d’HNF, Pas de Ticagrelor : | ||
**Clopidogrel PO 600mg si <75ans, 300mg si >75ans | **Clopidogrel PO 600mg si <75ans, 300mg si >75ans | ||
*Si vomissement avant la coronarographie : redonner la même dose de charge orale | *Si vomissement avant la coronarographie : redonner la même dose de charge orale | ||
*Pas d’O2 sauf si saturation < 90 % | *Pas d’O2 sauf si saturation < 90 % | ||
==== Thrombolyse ==== | ==== Thrombolyse ==== | ||
*Aspirine 300 mg PO ou 250 mg IV si non faite | *Aspirine 300 mg PO ou 250 mg IV si non faite | ||
*Tenectéplase (Métalyse®) bolus unique adapté au poids ; Si âge>75 ans : faire une demi-dose poids ; posologies précisées en annexe en fin de document | *Tenectéplase (Métalyse®) bolus unique adapté au poids ; Si âge>75 ans : faire une demi-dose poids ; posologies précisées en annexe en fin de document | ||
*Clopidogrel (Plavix®) 300 mg PO si <75 ans ; 75mg PO si >75ans | *Clopidogrel (Plavix®) 300 mg PO si <75 ans ; 75mg PO si >75ans | ||
*Héparine Non Fractionnée 60 UI/kg IVD (max : 4000 UI) puis perfusion d’HNF de 12 UI/kg/h | *Héparine Non Fractionnée 60 UI/kg IVD (max : 4000 UI) puis perfusion d’HNF de 12 UI/kg/h | ||
==== Contre-indication à la thrombolyse ==== | ==== Contre-indication à la thrombolyse ==== | ||
*Absolues : | *Absolues : | ||
**Antécédent d’hémorragie intracrânienne ou AVC d’étiologie inconnue | **Antécédent d’hémorragie intracrânienne ou AVC d’étiologie inconnue | ||
**AVC ischémique < 6 mois | **AVC ischémique < 6 mois | ||
| Ligne 48 : | Ligne 48 : | ||
**Dissection aortique | **Dissection aortique | ||
**Ponction rénale, hépatique, lombaire < 24h | **Ponction rénale, hépatique, lombaire < 24h | ||
*Relatives : | *Relatives : | ||
**AIT<6mois | **AIT<6mois | ||
**Anticoagulation | **Anticoagulation | ||
| Ligne 78 : | Ligne 78 : | ||
*Aspirine 300 mg PO ou 250 mg IV si non faite | *Aspirine 300 mg PO ou 250 mg IV si non faite | ||
*Héparine Non Fractionnée (HNF) 70 UI/kg IVD (max : 7000 UI) puis perfusion d’HNF de 12 UI/kg/h | *Héparine Non Fractionnée (HNF) 70 UI/kg IVD (max : 7000 UI) puis perfusion d’HNF de 12 UI/kg/h | ||
**Si patient sous AOD ou AVK : Pas d’HNF | **Si patient sous AOD ou AVK : Pas d’HNF | ||
*Pas de Ticagrelor | *Pas de Ticagrelor | ||
| Ligne 109 : | Ligne 109 : | ||
== Orientation == | == Orientation == | ||
=== Des SCA ST+ === | |||
*Les patients thrombolysés, les patients hémodynamiquement instables, et les patients avec une indication de chirurgie d’urgence (rupture de pilier...), doivent être orientés vers l’USIC du CHU après avoir joint le cardiologue senior : 0665807081 | |||
*Les patients de la filière angioplastie primaire doivent être déposés en salle de coronarographie | |||
*Les patients dont le diagnostic a été posé au SAU du CHU doivent être déposés en salle de coronarographie du CHU et leur transport est une mission prioritaire | |||
*Lorsque la volonté exprimée des patients de la filière angioplastie est de venir au CHU ou en l’absence de souhait, les patients sont amenés en salle de coronarographie du CHU (tel cardiologue senior : 0665807081) | |||
*Il faut tenir compte de la volonté exprimée des patients de la filière angioplastie qui souhaitent être pris en charge à la clinique St Joseph (tel cardiologue : 0630447209) | |||
=== Des SCA non ST+ === | |||
*Les SCA non ST+ à Haut risque, à risque intermédiaire ou à faible risque mais dont l’origine cardiaque des symptômes est hautement probable doivent être orientés vers une USIC ou le CDT | |||
*Les SCA non ST+ à Faible risque dont l’origine cardiaque est peu probable doivent être orientés vers un SAU | |||
| |||
| | ||
| Ligne 414 : | Ligne 429 : | ||
=== [[FTM:Troponine_I_Advia_Centaur|Troponine]] === | === [[FTM:Troponine_I_Advia_Centaur|Troponine]] === | ||
<p style="text-align: center">([[#D.C3.A9marche_g.C3.A9n.C3.A9rale|Cf. algorithme]])</p> | <p style="text-align: center">([[#D.C3.A9marche_g.C3.A9n.C3.A9rale|Cf. algorithme]])</p> | ||
== Mise à jour : | == Mise à jour : Mai 2022 == | ||
[[File:Pdf.jpeg|Pdf.jpeg|link=]] [[Media:0800-D0-THE-SCA_V7.pdf|Protocole thérapeutique Syndrome coronarien aigu]] | [[File:Pdf.jpeg|Pdf.jpeg|link=]] [[Media:0800-D0-THE-SCA_V7.pdf|Protocole thérapeutique Syndrome coronarien aigu]] | ||
[[Category:P.O.S.]] | [[Category:P.O.S.]] | ||
Version du 13 mai 2022 à 07:37
Démarche diagnostique

Prise en charge thérapeutique des SCA ST+
Choix de la stratégie de reperfusion
remarques:
- Pour les SCA ST+ avec indication de thrombolyse pour les patients âgés >75 ans : décision collégiale entre médecin SMUR et cardiologue sénior de garde
- Intérêt du contact précoce avec le cardiologue de garde dès le diagnostic posé et la stratégie thérapeutique décidée (disponibilité de la table de coronarographie à organiser en amont)
Thérapeutique en fonction de la stratégie de reperfusion
Angioplastie primaire
- Aspirine 300 mg PO ou 250 mg IV si non faite
- Ticagrelor (Brilique ®) 180 mg oro-dispersible
- Héparine Non Fractionnée (HNF) 70 UI/kg IVD (max : 7000 UI), puis perfusion d’HNF de 12 UI/kg/h si transfert en salle de coronarographie > 1 heure
Remarques :
- Si patient sous AOD ou AVK : Pas d’HNF, Pas de Ticagrelor :
- Clopidogrel PO 600mg si <75ans, 300mg si >75ans
- Si vomissement avant la coronarographie : redonner la même dose de charge orale
- Pas d’O2 sauf si saturation < 90 %
Thrombolyse
- Aspirine 300 mg PO ou 250 mg IV si non faite
- Tenectéplase (Métalyse®) bolus unique adapté au poids ; Si âge>75 ans : faire une demi-dose poids ; posologies précisées en annexe en fin de document
- Clopidogrel (Plavix®) 300 mg PO si <75 ans ; 75mg PO si >75ans
- Héparine Non Fractionnée 60 UI/kg IVD (max : 4000 UI) puis perfusion d’HNF de 12 UI/kg/h
Contre-indication à la thrombolyse
- Absolues :
- Antécédent d’hémorragie intracrânienne ou AVC d’étiologie inconnue
- AVC ischémique < 6 mois
- Lésion cérébrale (malformation artério-veineuse, néoplasie)
- Chirurgie, traumatisme majeur ou traumatisme crânien < 1 mois
- Hémorragie gastro-intestinale < 1 mois
- Coagulopathie
- Dissection aortique
- Ponction rénale, hépatique, lombaire < 24h
- Relatives :
- AIT<6mois
- Anticoagulation
- Grossesse ou post-partum< 1 mois
- Hypertension artérielle réfractaire (P As>180mmHg et/ou P Ad>110 mmHg)
- Insuffisance hépatocellulaire avancée
- Endocardite infectieuse
- Ulcère gastrique actif
- Compressions thoraciques prolongées
Autres thérapeutiques
- Morphine en titration IV si EVA>3 sans dépasser 10 mg
- Insuline au PSE si glycémie > 2g/l (1 UI/h par gramme de glycémie > à 1 g/l)
- Atenolol (Tenormine®) 5mg en IV uniquement si HTA sévère ou TV soutenue, et en l’absence de signes d’insuffisance cardiaque
Prise en charge thérapeutique des SCA non ST+
Identification et traitement des SCA non ST+ à haut risque
présence d'au moins 1 critère
- Douleur thoracique typique persistante
- OAP ou Choc
- Troubles du rythme ventriculaire menaçant
- Sous ST>= 3 mm dans 2 dérivations et sus ST en AVR
Thérapeutiques spécifiques
- Aspirine 300 mg PO ou 250 mg IV si non faite
- Héparine Non Fractionnée (HNF) 70 UI/kg IVD (max : 7000 UI) puis perfusion d’HNF de 12 UI/kg/h
- Si patient sous AOD ou AVK : Pas d’HNF
- Pas de Ticagrelor
Autres thérapeutiques
- Morphine en titration IV si EVA>3 sans dépasser 10 mg
- Insuline au PSE si glycémie > 2g/l (1 UI/h par gramme de glycémie > à 1 g/l)
- Atenolol (Tenormine®) 5mg en IV uniquement si HTA sévère ou TV soutenue, et en l’absence de signes d’insuffisance cardiaque
Identification et traitement des SCA non ST+ à Risque intermédiaire
Présence d'au moins 1 critère
- Troponines positives
- Sous ST ou T<0
- Insuffisance rénale
- Diabète
- FEVG<40%
Thérapeutiques spécifiques
- Aspirine 300 mg PO ou 250 mg IV si non faite
- Pas de Ticagrelor
- Pas d’HNF
SCA non ST+ à Faible risque
La stratégie de prise en charge dépendra du bilan
Orientation
Des SCA ST+
- Les patients thrombolysés, les patients hémodynamiquement instables, et les patients avec une indication de chirurgie d’urgence (rupture de pilier...), doivent être orientés vers l’USIC du CHU après avoir joint le cardiologue senior : 0665807081
- Les patients de la filière angioplastie primaire doivent être déposés en salle de coronarographie
- Les patients dont le diagnostic a été posé au SAU du CHU doivent être déposés en salle de coronarographie du CHU et leur transport est une mission prioritaire
- Lorsque la volonté exprimée des patients de la filière angioplastie est de venir au CHU ou en l’absence de souhait, les patients sont amenés en salle de coronarographie du CHU (tel cardiologue senior : 0665807081)
- Il faut tenir compte de la volonté exprimée des patients de la filière angioplastie qui souhaitent être pris en charge à la clinique St Joseph (tel cardiologue : 0630447209)
Des SCA non ST+
- Les SCA non ST+ à Haut risque, à risque intermédiaire ou à faible risque mais dont l’origine cardiaque des symptômes est hautement probable doivent être orientés vers une USIC ou le CDT
- Les SCA non ST+ à Faible risque dont l’origine cardiaque est peu probable doivent être orientés vers un SAU
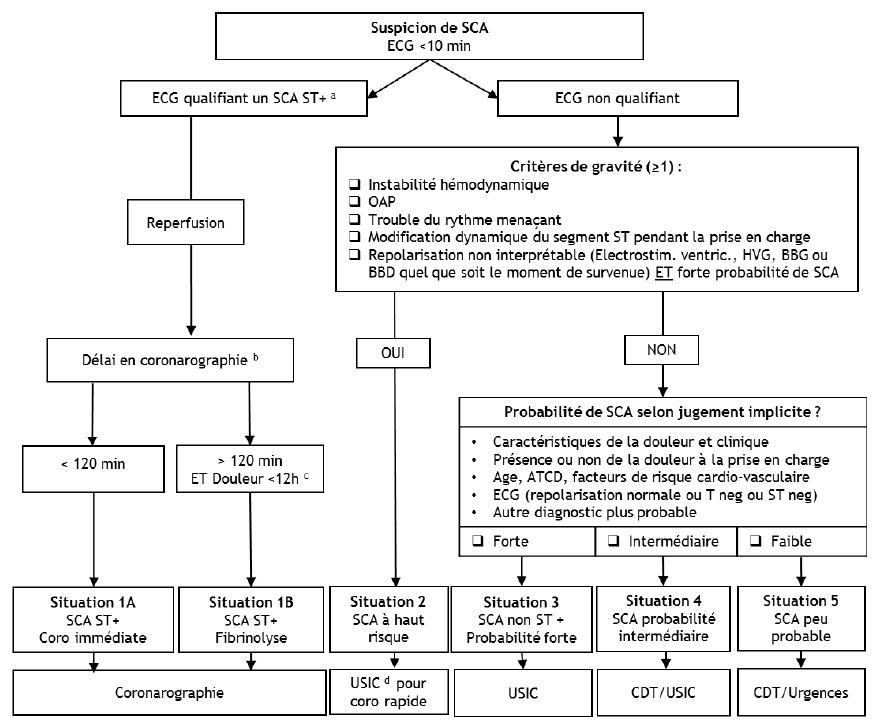
a: critères détaillé dans situation 1A
b: délai entre ECG et le patient installé sur table de coronarographie
c: si douleur<3h: fibrinolyse immédiate; si douleur entre 3h et 12h: discussion de la fibrinolyse avec le cardiologue
d: en cas d'instabilité, discuter de l'orientation en conférence à 3, entre cardiologue, réanimateur et MRU
Prise en charge globale et selon les situations cliniques
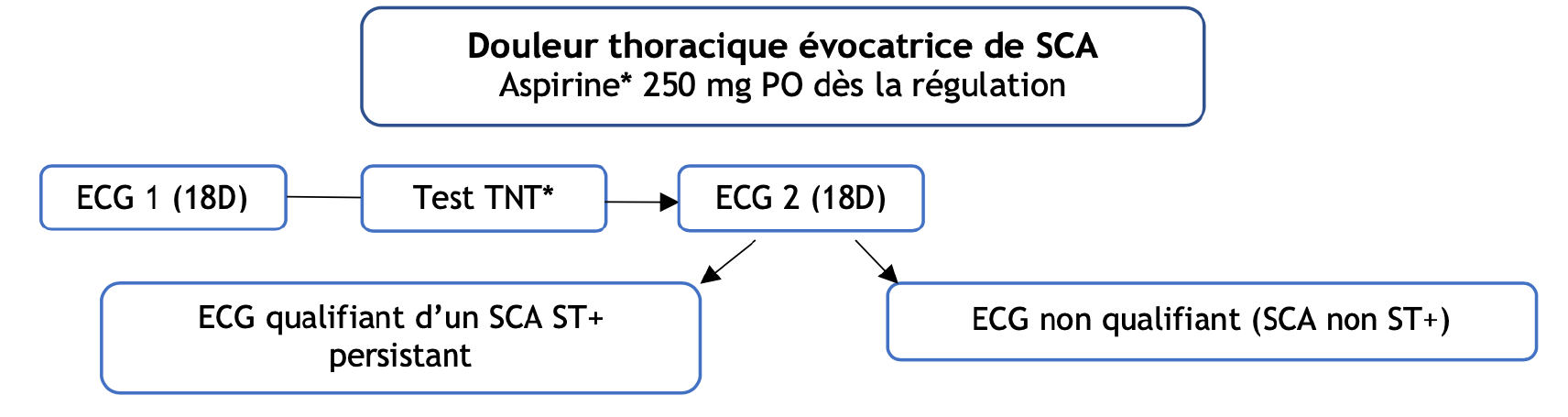
- L’ECG 17 dérivations doit être réalisé dans les 10 min après premier contact médical, en position allongée.
- Test Trinitrine : Indication : SCA ET douleur thoracique présente ; Contre-indication : HypoPA OU infarctus du VD.
- Si décision de médicalisation : monitorage (FC, PA, SpO2), VVP à gauche, ECG répétés.
- Si douleur : antalgie par paracétamol +/- morphine.
- Objectif de SpO2 entre 90% et 96%, avec si nécessaire oxygénothérapie adaptée à cette cible.
Situation 1A : SCA AVEC sus-décalage du segment ST : Coronarographie immédiate
Critères - Remarques
ECG qualifiant un SCA ST+ : 2 dérivations contiguës avec :
- Sus-ST ≥ 2.5 mm chez l’homme de moins de 40 ans ou
- Sus-ST ≥ 2 mm chez l’homme de plus de 40 ans ou
- Sus-ST ≥ 1.5 mm chez la femme de V2-V3 ou
- Sus-ST > 1 mm chez la femme sur toute autre dérivation
ou - Sus-ST ≥ 0.5 mm sur V7-V9 associé à un sous décalage miroir en V1-V3 ≥ 0.5 mm
ou - Sus-ST isolé en aVR ou V1 associé sous-ST ≥1 mm sur plus de 7 dérivations
ou - Sous-ST profond V3-V4 et douleur persistante (équivalent ST+ = occlusion circonflexe)
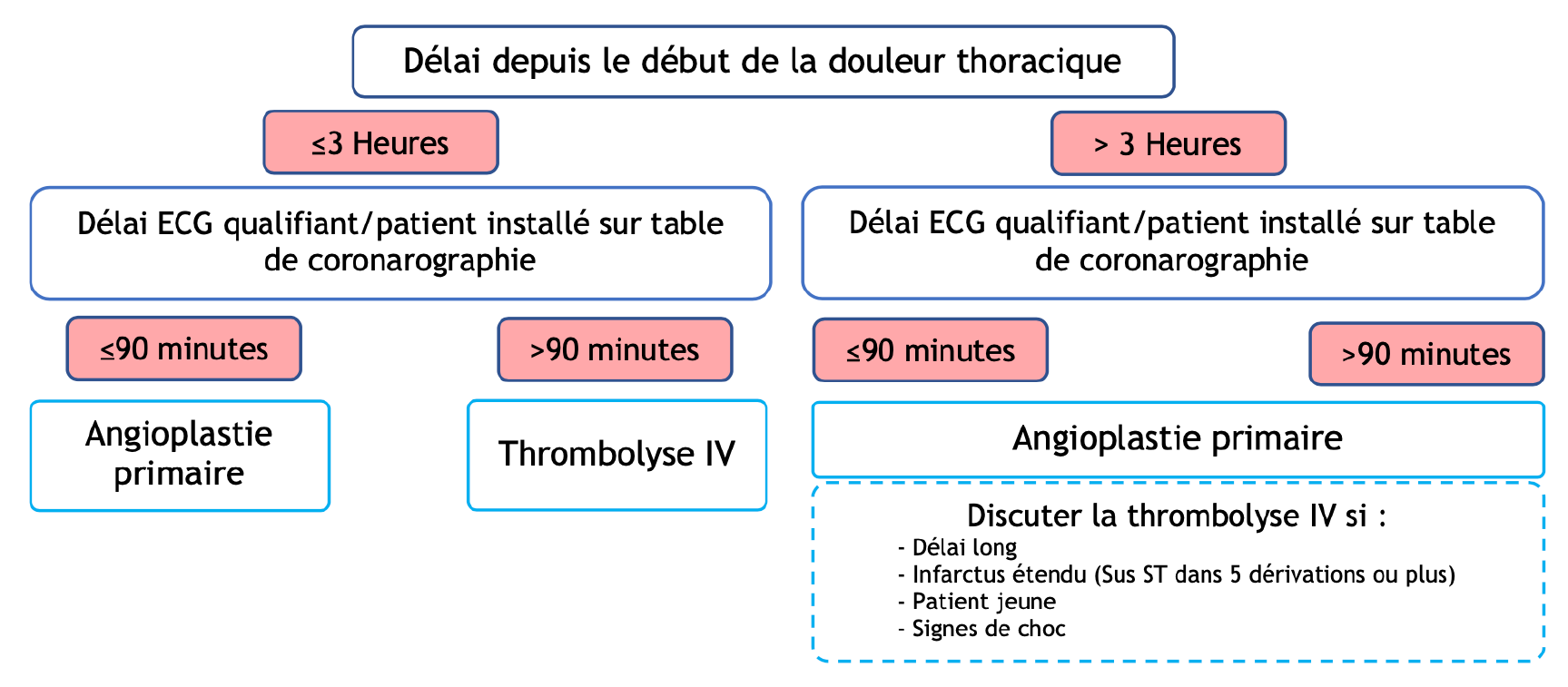
Stratégie d’orientationpar rapport au début de la douleur :
- Si douleur < 12h : coronarographie directe
- Si douleur entre 12 et 24h : USIC pour ETT +/- coronarographie
Prise en charge
- Aspirine (Aspegic®) : 125 mg IV
- Si allergie vraie : pas d’aspirine
- Ticagrelor (Brilique®) : 180 mg = 2 cp de 90 mg
- Si ATCD hémorragie intra-crânienne OU Si Anticoagulation orale OU Si Insuffisance hépatique sévère OU Si Insuffisance rénale terminale (Cl creat< 15 ml/min)
- Et si <75 ans: Clopidogrel (Plavix®) 600mg= 8cp de 75mg
- Et si ≥75 ans: Clopidogrel (Plavix®) 300mg= 4cp de 75mg
- Si ATCD hémorragie intra-crânienne OU Si Anticoagulation orale OU Si Insuffisance hépatique sévère OU Si Insuffisance rénale terminale (Cl creat< 15 ml/min)
- Enoxaparine (Lovenox®) : 0.5 mg/kg IV
- Si insuffisance rénale terminale (Cl creat< 15 ml/min) : HNF 60 UI/kg (max 4000UI) puis 12UI/kg/h (max 1000UI/h)
- Si patient déjà traité par anticoagulation curative : pas d’anticoagulant
- Appel MRU pour organiser un accueil sur table de coronarographie.
- Transport médicalisé
- Coronarographie immédiate
Situation 1B : SCA AVEC sus-décalage du segment ST : Fibrinolyse
Critères – Remarques
Eligible à la fibrinolyse si :
- Délai lecture de l’ECG - table de coronarographie >120min
- ET Douleur < 3h
- ET Pas de contre-indication à la fibrinolyse
Si douleur entre 3h et 12h : discussion de la fibrinolyse avec cardiologue
Contre-indication à la fibrinolyse :
- Absolues :
- Antécédent d’hémorragie intracrânienne ou AVC d’étiologie inconnue
- AVC ischémique < 6 mois
- Lésion cérébrale (malformation artério veineuse, néoplasie)
- Chirurgie, traumatisme majeur ou traumatisme crânien < 1 mois
- Hémorragie gastro-intestinale < 1 mois
- Coagulopathie
- Dissection aortique
- Ponction rénale, hépatique, lombaire < 24h
- Relatives :
- AIT < 6 mois
- Anticoagulation
- Grossesse ou post-partum< 1 mois
- Hypertension artérielle réfractaire (PAs>180mmHg et/ou PAd>110 mmHg)
- Insuffisance hépatocellulaire avancée
- Endocardite infectieuse
- Ulcère gastrique actif
- Compressions thoraciques prolongées
Signes de reperfusion lors d’une thrombolyse :
- RIVA
- Augmentation temporaire de la douleur
- Augmentation temporaire du sus décalage ST
Prise-en charge
- Aspirine (Aspegic®) : 125 mg IV
- Si allergie vraie : pas d’aspirine
- Clopidogrel (Plavix®) 300 mg : 4 cp de 75 mg
- Si ≥ 75 ans : Clopidogrel (Plavix®) 75 mg : 1 cp
- Enoxaparine (Lovenox®) :
- Si patient < 75 ans : 30 mg IV bolus + 1 mg/kg sous cutané (max 100 mg)
- Si patient ≥ 75 ans : pas de bolus IV, 0.75 mg/kg sous cutané (max 75 mg)
- Si insuffisance rénale sévère (Cl creat entre 15 et 30ml/min) : pas de bolus IV, 1mg/kg sous cutané (max 100mg)
- Si insuffisance rénale terminale (Cl creat< 15 ml/min) : HNF 60 UI/kg (max 4000UI) puis 12UI/kg/h (max 1000UI/h)
- Si patient déjà traité par anticoagulation curative : pas d’anticoagulant
- Ténectéplase (Métalyse®) : à réaliser dans les 10 premières minutes
| Age | Poids(kg) | Dose Bolus (mg) |
| < 75 ans | <60 | 30 mg |
| 60-69 | 35mg | |
| 70-79 | 40 mg | |
| 80-89 | 45 mg | |
| >=90 | 50 mg | |
| >= 75 ans | <60 | 15 mg |
| 60-69 | 17.5 mg | |
| 70-79 | 20 mg | |
| 80-89 | 22.5 mg | |
| >=90 | 25 mg |
- Appel MRU pour orientation en USIC avec coronarographie
- Transport médicalisé
- Si échec de fibrinolyse (diminution du ST < 50% dans les 60 min après fibrinolyse) : angioplastie de sauvetage
- Si réussite : coronarographie dans les 2 à 24h
Situation 2 : SCA à haut risque
Critères - Remarques
Le patient est considéré comme SCA à haut risque et la stratégie de reperfusion est à privilégier si :
- SCA fortement suspecté
- ET ECG non qualifiant d’un SCA ST +
- ET ≥ 1 critère(s) de gravité (Cf. algorithme)
Prise en charge
- Prise en charge de chaque défaillance d’organe (Cf. Situations et thérapeutiques particulières)
- Traitement médicamenteux de type SCA ST+ (situation 1A)
- Appel MRU pour organiser un accueil en USIC pour coronarographie rapide (<2h).
- Transport médicalisé.
Probabilité:
Calculez le score de GRACE
| Risk Category (tertiles) |
GRACE Risk Score |
Probability of Death In-hospital (%) |
|---|---|---|
| Low | 1-108 | <1 |
| Intermediate | 109-140 | 1-3 |
| High | 141-372 | >3 |
Timi Risk Score
Situation 3 : SCA non ST+ et Probabilité forte
Critères - Remarques
- Probabilité forte selon jugement implicite (Cf. algorithme)
- ET ECG non qualifiant d’un SCA ST +
- ET absence de critère de gravité (Cf. algorithme)
Prise en charge
- Aspirine (Aspegic®) : 125 mg IV
- Si allergie vraie : pas d’aspirine
- Ticagrelor (Brilique®) : 180 mg = 2 cp de 90 mg
- Si ATCD hémorragie intra-crânienne OU Si Anticoagulation orale OU Si Insuffisance hépatique sévère OU Si Insuffisance rénale terminale (Cl creat< 15 ml/min) :
- Et si <75 ans: Clopidogrel (Plavix®) 600mg= 8cp de 75mg
- Et si ≥75 ans: Clopidogrel (Plavix®) 300mg= 4cp de 75mg
- Enoxaparine (Lovenox®) : 1 mg/kg SC
- Si insuffisance rénale terminale (Cl creat< 15 ml/min) : HNF 60 UI/kg (max 4000UI) puis 12UI/kg/h (max 1000UI/h)
- Si patient déjà traité par anticoagulation curative : pas d’anticoagulant
- Appel MRU pour orientation en USIC
- Transport médicalisé.
Situation 4 : Probabilité intermédiaire de SCA
Critères - Remarques
- Probabilité intermédiaire selon jugement implicite (Cf. algorithme)
- ET ECG non qualifiant d’un SCA ST +
- ET absence de critère de gravité (Cf. algorithme)
Prise en charge
- Pas de traitement antiagrégant ni anticoagulant en préhospitalier
- Appel MRU pour orientation en USIC/CDT
- Transport médicalisé
Situation 5 : SCA peu probable
Critères - Remarques
- Probabilité faible selon jugement implicite (Cf. algorithme)
- ET ECG non qualifiant d’un SCA ST +
- ET absence de critère de gravité (Cf. algorithme)
Prise en charge
- Pas de traitement antiagrégant ni anticoagulant
- Appel MRU pour orientation urgences ou centre de la douleur thoracique en fonction des diagnostics différentiels évoqués
- Transport non médicalisé (avec DSA) sauf nécessité liée aux diagnostics différentiels évoqués.
Situations et thérapeutiques particulières
Détails des thérapeutiques
- Aspirine (quelle que soit l’heure de dernière prise) : dose de charge systématique 125mg IV
- Patient sous Plavix® ou Efient® quelle que soit l’heure de dernière prise : traitement par Brilique® si indiqué : faire dose de charge
- Si antécédents de thrombopénie induite par héparine : ne pas faire d’héparine (HNF et HBPM)
Complications
En cas de complications, la revascularisation est une urgence.
Trouble du rythme ventriculaire (TV, FV) ou supraventriculaire (FA) :
En fonction de la tolérance et des contre-indications :
- Beta-bloquant IV (Aténolol® 5 mg IVL)
- OU Amiodarone 300mg IVSE sur 30 min
- OU CEE 200 Joules avec sédation ou ISR
Trouble de la conduction auriculo-ventriculaire :
- Bradycardie sinusale OU BAV 1 OU 2 Mobitz 1 :
- Atropine 0.5 mg IVD si mauvaise tolérance
- BAV haut degré :
- Atropine 0.5 mg IVD
- Si insuffisant Entrainement Electro-Systolique trans-thoracique avec électrodes d’EES positionnées en antéro-postérieur + sédation analgésie
- OU si échec EESTT : Chlorhydrate d'isoprénaline (Isuprel®) IVSE
OAP cardiogénique :
- CPAP
- Dinitrate d'isosorbide (Risordan®) IV
- En l’absence de contre-indication (IDM VD, hypoPA)
- Titration : 1-2mg IV/5min
- Objectif PAs 110 mmHg
- Furosémide (Lasilix®) : 20-40mg IVD si surcharge hydrosodée (OMI)
- Si insuffisant discuter ventilation mécanique (d’autant plus si indication coronarographie et décubitus dorsal non tolérable)
Choc cardiogénique :
- Remplissage modéré avec NaCl 0.9%
- Noradrénaline IVSE en débutant à 0.3 μg/kg/min
- Si insuffisant : Dobutamine IVSE en débutant à 5 μg/kg/min
- Ventilation mécanique facile si insuffisance cardiaque gauche
Atteinte du VD :
- Remplissage modéré
- Contre-indications aux nitrés
- Contre-indications relatives CPAP et VSAI-PEP