« PS:Analgésie sédation procédurale » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 2 : | Ligne 2 : | ||
{| cellspacing="1" cellpadding="1" border="1" align="right" width="350" | {| cellspacing="1" cellpadding="1" border="1" align="right" width="350" | ||
|- | |- | ||
| '''A jeun : Propofol ou Kétamine''' | | | ||
[[File:POS 80.png|POS 80.png]] | |||
'''A jeun : Propofol ou Kétamine'''<br/> '''Non à jeun : Ketamine''' | |||
|} | |} | ||
Version du 5 décembre 2019 à 15:50
|
A jeun : Propofol ou Kétamine |
Indications de la SAP selon degré d’urgence
La SAP est une alternative aux techniques d’ALR, et d’anesthésie générale. Avant toute SAP, se mettre en contact avec l’anesthésiste/chirurgien orthopédique afin d’en valider l’indication, la réalisation et le degré d’urgence :
• En extrême urgence : réduction avant radiographie (RX) de fracture fermée très déplacée et/ou luxation avec souffrance cutanée ou vasculaire
• En urgence : Réduction de fracture fermée déformée après RX
• En semi-urgence : réduction de luxation d’épaule surtout si 1er épisode, luxation >4h, patient musclé, échec 1ere tentative de réduction hors SAP, anxiété, hyperalgie, déficit sensitif après RX (vérifier absence de fracture ou refend)
Situations à vigilance particulière lors de la SAP par l’urgentiste
• Patient non à jeun et/ou vomissements
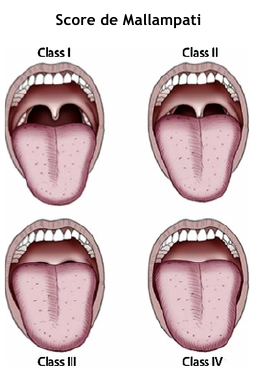
• Facteurs de ventilation/intubation difficile : rachis cervical raide ou court, barbe, micrognathie, macroglossie, trachéomalacie, obésité, syndrome d’apnée du sommeil, ouverture de bouche <3,5cm, distance thyro-mentonière <6,5cm, score de Mallampati ≥3, ATCD IOT difficile
Contre-indications à la SAP par l’urgentiste
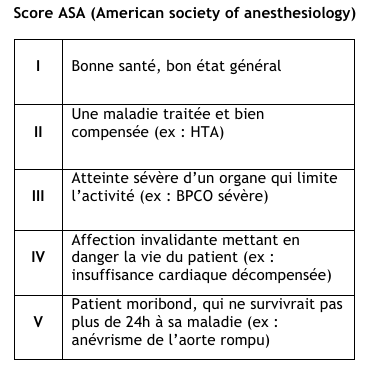
• Comorbidités sévères : Score ASA ≥ III (Cf. Annexe 2)
• Obésité sévère et morbide : IMC ≥ 35
• Intoxications associées : alcoolisation aigüe, prise de stupéfiant
• Troubles de vigilance
• Grossesse quel que soit le terme
Jeûne pré-procédure
Délais à respecter systématiquement en cas d’usage de Propofol :
• Liquides : 2h
• Boissons pulpées/lactées : 3h
• Solides : 6h
Ces délais sont à nuancer vis à vis de l’heure du traumatisme qui entraine un iléus réflexe. Exemple : patient vu à 18h aux urgences, dernier repas solide à 12h et traumatisme à 14h, le patient sera considéré à jeun à partir de 20h.
Concernant le Midazolam et la Kétamine :
• Jeûne pré procédure non obligatoire
• Néanmoins, voire à la baisse les posologies en fonction de l’heure du dernier repas notamment si <3h
Molécules utilisées
| A jeun : Propofol ou Kétamine Non à jeun : Ketamine |
Le propofol ne peut s’envisager que chez le sujet jeune, sans comorbidités et à jeun. Dans tous les autres cas préférer la kétamine.
TITRATION PROPOFOL IVL
- 1 mg/Kg, attendre 3 min (puis 0,5 mg/kg toutes les 5 min si échec sédation)
- Dose max : 2mg/kg au total
- Allergies croisées : œufs/soja/arachides
- Délai action : 3 min
- Durée action : 5 min
TITRATION KETAMINE IVL
- Kétamine seule en IV très lente ou après titration morphinique préalable ≥10 mg : 0,5 mg/kg renouvelable une fois à 5 min (Dose max : 1mg/kg)
- Sinon Midazolam 0,015 à 0,03 mg/kg max puis Kétamine 0,5 mg/kg renouvelable une fois à 5 min (Dose max : 1mg/kg)
- ½ dose chez la personne âgée (Kétamine : 0,25 à 0,5mg/kg)
| Midazolam | Kétamine | |
| Contre-indication | Aucune | -Coronaropathie instable |
| Délai action | 2 min | 3 min |
| Durée action | 10 min | 15 min |
Evaluation Scores

Feuille de surveillance
![]() télécharger la feuille de surveillance
télécharger la feuille de surveillance