« FTM:Filière syndrome coronarien aigu SCA » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 1 : | Ligne 1 : | ||
== Démarche générale == | == Démarche générale == | ||
[[File:Sca samu.png|center|Sca samu.png]] a: critères détaillé dans [[#Situation_1A_:_SCA_AVEC_sus- | [[File:Sca samu.png|center|Sca samu.png]] a: critères détaillé dans [[#Situation_1A_:_SCA_AVEC_sus-d.C3.A9calage_du_segment_ST_:_Coronarographie_imm.C3.A9diate|situation 1A]]<br/> b: délai entre ECG et le patient installé sur table de coronarographie<br/> c: si douleur<3h: fibrinolyse immédiate; si douleur entre 3h et 12h: discussion de la fibrinolyse avec le cardiologue<br/> d: en cas d'instabilité, discuter de l'orientation en conférence à 3, entre cardiologue, réanimateur et MRU __TOC__ | ||
== Prise en charge globale et selon les situations cliniques == | == Prise en charge globale et selon les situations cliniques == | ||
| Ligne 13 : | Ligne 12 : | ||
*Objectif de SpO2 entre 90% et 96%, avec si nécessaire oxygénothérapie adaptée à cette cible. | *Objectif de SpO2 entre 90% et 96%, avec si nécessaire oxygénothérapie adaptée à cette cible. | ||
| |||
=== Situation 1A : SCA AVEC sus-décalage du segment ST : Coronarographie immédiate === | === Situation 1A : SCA AVEC sus-décalage du segment ST : Coronarographie immédiate === | ||
==== Critères - Remarques ==== | ==== Critères - Remarques ==== | ||
| Ligne 33 : | Ligne 31 : | ||
* Si douleur < 12h : coronarographie directe | * Si douleur < 12h : coronarographie directe | ||
* Si douleur entre 12 et 24h : USIC pour ETT +/- coronarographie | * Si douleur entre 12 et 24h : USIC pour ETT +/- coronarographie | ||
==== Prise en charge ==== | ==== Prise en charge ==== | ||
| Ligne 48 : | Ligne 46 : | ||
- Appel MRU pour organiser un accueil sur table de coronarographie.<br/> - Transport médicalisé<br/> - Coronarographie immédiate | - Appel MRU pour organiser un accueil sur table de coronarographie.<br/> - Transport médicalisé<br/> - Coronarographie immédiate | ||
<p style="text-align: center">([[#D.C3.A9marche_g.C3.A9n.C3.A9rale|Cf. algorithme]])</p> | |||
=== Situation 1B : SCA AVEC sus-décalage du segment ST : Fibrinolyse === | === Situation 1B : SCA AVEC sus-décalage du segment ST : Fibrinolyse === | ||
| Ligne 150 : | Ligne 148 : | ||
- Appel MRU pour orientation en USIC avec coronarographie<br/> - Transport médicalisé<br/> - Si échec de fibrinolyse (diminution du ST < 50% dans les 60 min après fibrinolyse) : angioplastie de sauvetage<br/> - Si réussite : coronarographie dans les 2 à 24h | - Appel MRU pour orientation en USIC avec coronarographie<br/> - Transport médicalisé<br/> - Si échec de fibrinolyse (diminution du ST < 50% dans les 60 min après fibrinolyse) : angioplastie de sauvetage<br/> - Si réussite : coronarographie dans les 2 à 24h | ||
<p style="text-align: center">([[#D.C3.A9marche_g.C3.A9n.C3.A9rale|Cf. algorithme]])</p> | |||
=== Situation 2 : SCA à haut risque === | === Situation 2 : SCA à haut risque === | ||
| Ligne 167 : | Ligne 165 : | ||
*Appel MRU pour organiser un accueil en USIC pour coronarographie rapide (<2h). | *Appel MRU pour organiser un accueil en USIC pour coronarographie rapide (<2h). | ||
*Transport médicalisé. | *Transport médicalisé. | ||
<p style="text-align: center">([[#D.C3.A9marche_g.C3.A9n.C3.A9rale|Cf. algorithme]])</p> | |||
=== Situation 3 : SCA non ST+ et Probabilité forte === | === Situation 3 : SCA non ST+ et Probabilité forte === | ||
| Ligne 189 : | Ligne 187 : | ||
- Appel MRU pour orientation en USIC<br/> - Transport médicalisé. | - Appel MRU pour orientation en USIC<br/> - Transport médicalisé. | ||
<p style="text-align: center">([[#D.C3.A9marche_g.C3.A9n.C3.A9rale|Cf. algorithme]])</p> | |||
=== Situation 4 : Probabilité intermédiaire de SCA === | === Situation 4 : Probabilité intermédiaire de SCA === | ||
| Ligne 213 : | Ligne 211 : | ||
- Pas de traitement antiagrégant ni anticoagulant<br/> - Appel MRU pour orientation urgences ou centre de la douleur thoracique en fonction des diagnostics différentiels évoqués<br/> - Transport non médicalisé (avec DSA) sauf nécessité liée aux diagnostics différentiels évoqués. | - Pas de traitement antiagrégant ni anticoagulant<br/> - Appel MRU pour orientation urgences ou centre de la douleur thoracique en fonction des diagnostics différentiels évoqués<br/> - Transport non médicalisé (avec DSA) sauf nécessité liée aux diagnostics différentiels évoqués. | ||
== Situations et thérapeutiques particulières == | == Situations et thérapeutiques particulières == | ||
| Ligne 266 : | Ligne 262 : | ||
*Contre-indications aux nitrés | *Contre-indications aux nitrés | ||
*Contre-indications relatives CPAP et VSAI-PEP | *Contre-indications relatives CPAP et VSAI-PEP | ||
<p style="text-align: center">([[#D.C3.A9marche_g.C3.A9n.C3.A9rale|Cf. algorithme]])</p> | |||
== Mise à jour : 10 janvier 2019 == | == Mise à jour : 10 janvier 2019 == | ||
[[File:Pdf.jpeg|Pdf.jpeg|link=]] [[Media:0800-D0-THE-SCA_V7.pdf|Protocole thérapeutique Syndrome coronarien aigu]] | [[File:Pdf.jpeg|Pdf.jpeg|link=]] [[Media:0800-D0-THE-SCA_V7.pdf|Protocole thérapeutique Syndrome coronarien aigu]] | ||
Version du 10 janvier 2019 à 23:51
Démarche générale
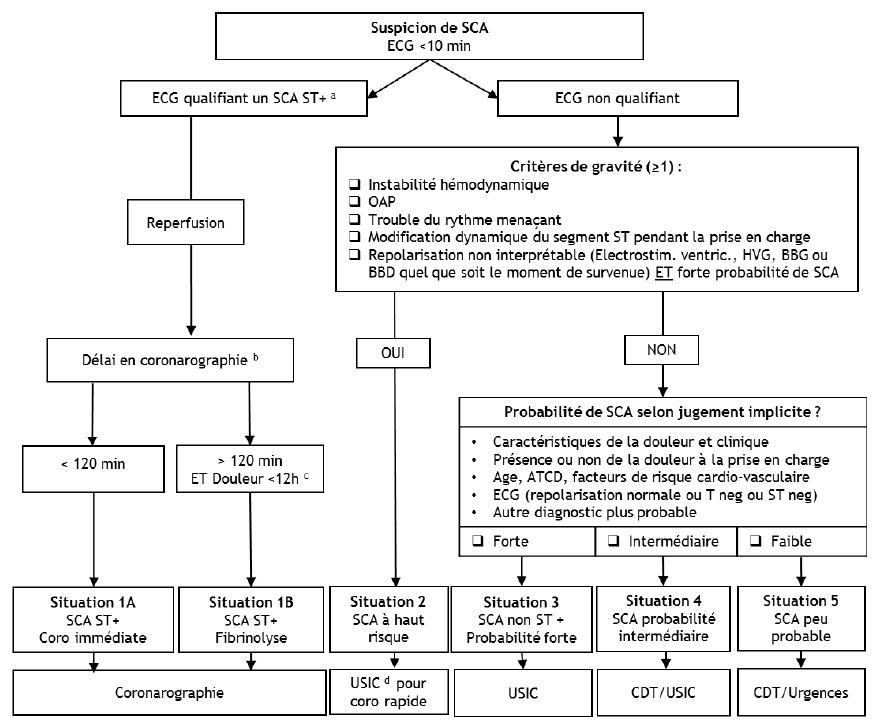
a: critères détaillé dans situation 1A
b: délai entre ECG et le patient installé sur table de coronarographie
c: si douleur<3h: fibrinolyse immédiate; si douleur entre 3h et 12h: discussion de la fibrinolyse avec le cardiologue
d: en cas d'instabilité, discuter de l'orientation en conférence à 3, entre cardiologue, réanimateur et MRU
Prise en charge globale et selon les situations cliniques
- L’ECG 17 dérivations doit être réalisé dans les 10 min après premier contact médical, en position allongée.
- Test Trinitrine : Indication : SCA ET douleur thoracique présente ; Contre-indication : HypoPA OU infarctus du VD.
- Si décision de médicalisation : monitorage (FC, PA, SpO2), VVP à gauche, ECG répétés.
- Si douleur : antalgie par paracétamol +/- morphine.
- Objectif de SpO2 entre 90% et 96%, avec si nécessaire oxygénothérapie adaptée à cette cible.
Situation 1A : SCA AVEC sus-décalage du segment ST : Coronarographie immédiate
Critères - Remarques
ECG qualifiant un SCA ST+ : 2 dérivations contiguës avec :
- Sus-ST ≥ 2.5 mm chez l’homme de moins de 40 ans ou
- Sus-ST ≥ 2 mm chez l’homme de plus de 40 ans ou
- Sus-ST ≥ 1.5 mm chez la femme de V2-V3 ou
- Sus-ST > 1 mm chez la femme sur toute autre dérivation
ou - Sus-ST ≥ 0.5 mm sur V7-V9 associé à un sous décalage miroir en V1-V3 ≥ 0.5 mm
ou - Sus-ST isolé en aVR ou V1 associé sous-ST ≥1 mm sur plus de 7 dérivations
ou - Sous-ST profond V3-V4 et douleur persistante (équivalent ST+ = occlusion circonflexe)
Stratégie d’orientationpar rapport au début de la douleur :
- Si douleur < 12h : coronarographie directe
- Si douleur entre 12 et 24h : USIC pour ETT +/- coronarographie
Prise en charge
- Aspirine (Aspegic®) : 125 mg IV
- Si allergie vraie : pas d’aspirine
- Ticagrelor (Brilique®) : 180 mg = 2 cp de 90 mg
- Si ATCD hémorragie intra-crânienne OU Si Anticoagulation orale OU Si Insuffisance hépatique sévère OU Si Insuffisance rénale terminale (Cl creat< 15 ml/min)
- Et si <75 ans: Clopidogrel (Plavix®) 600mg= 8cp de 75mg
- Et si ≥75 ans: Clopidogrel (Plavix®) 300mg= 4cp de 75mg
- Si ATCD hémorragie intra-crânienne OU Si Anticoagulation orale OU Si Insuffisance hépatique sévère OU Si Insuffisance rénale terminale (Cl creat< 15 ml/min)
- Enoxaparine (Lovenox®) : 0.5 mg/kg IV
- Si insuffisance rénale terminale (Cl creat< 15 ml/min) : HNF 60 UI/kg (max 4000UI) puis 12UI/kg/h (max 1000UI/h)
- Si patient déjà traité par anticoagulation curative : pas d’anticoagulant
- Appel MRU pour organiser un accueil sur table de coronarographie.
- Transport médicalisé
- Coronarographie immédiate
Situation 1B : SCA AVEC sus-décalage du segment ST : Fibrinolyse
Critères – Remarques
Eligible à la fibrinolyse si :
- Délai lecture de l’ECG - table de coronarographie >120min
- ET Douleur < 3h
- ET Pas de contre-indication à la fibrinolyse
Si douleur entre 3h et 12h : discussion de la fibrinolyse avec cardiologue
Contre-indication à la fibrinolyse :
- Absolues :
- Antécédent d’hémorragie intracrânienne ou AVC d’étiologie inconnue
- AVC ischémique < 6 mois
- Lésion cérébrale (malformation artério veineuse, néoplasie)
- Chirurgie, traumatisme majeur ou traumatisme crânien < 1 mois
- Hémorragie gastro-intestinale < 1 mois
- Coagulopathie
- Dissection aortique
- Ponction rénale, hépatique, lombaire < 24h
- Relatives :
- AIT < 6 mois
- Anticoagulation
- Grossesse ou post-partum< 1 mois
- Hypertension artérielle réfractaire (PAs>180mmHg et/ou PAd>110 mmHg)
- Insuffisance hépatocellulaire avancée
- Endocardite infectieuse
- Ulcère gastrique actif
- Compressions thoraciques prolongées
Signes de reperfusion lors d’une thrombolyse :
- RIVA
- Augmentation temporaire de la douleur
- Augmentation temporaire du sus décalage ST
Prise-en charge
- Aspirine (Aspegic®) : 125 mg IV
- Si allergie vraie : pas d’aspirine
- Clopidogrel (Plavix®) 300 mg : 4 cp de 75 mg
- Si ≥ 75 ans : Clopidogrel (Plavix®) 75 mg : 1 cp
- Enoxaparine (Lovenox®) :
- Si patient < 75 ans : 30 mg IV bolus + 1 mg/kg sous cutané (max 100 mg)
- Si patient ≥ 75 ans : pas de bolus IV, 0.75 mg/kg sous cutané (max 75 mg)
- Si insuffisance rénale sévère (Cl creat entre 15 et 30ml/min) : pas de bolus IV, 1mg/kg sous cutané (max 100mg)
- Si insuffisance rénale terminale (Cl creat< 15 ml/min) : HNF 60 UI/kg (max 4000UI) puis 12UI/kg/h (max 1000UI/h)
- Si patient déjà traité par anticoagulation curative : pas d’anticoagulant
- Ténectéplase (Métalyse®) : à réaliser dans les 10 premières minutes
| Age | Poids(kg) | Dose Bolus (mg) |
| < 75 ans | <60 | 30 mg |
| 60-69 | 35mg | |
| 70-79 | 40 mg | |
| 80-89 | 45 mg | |
| >=90 | 50 mg | |
| >= 75 ans | <60 | 15 mg |
| 60-69 | 17.5 mg | |
| 70-79 | 20 mg | |
| 80-89 | 22.5 mg | |
| >=90 | 25 mg |
- Appel MRU pour orientation en USIC avec coronarographie
- Transport médicalisé
- Si échec de fibrinolyse (diminution du ST < 50% dans les 60 min après fibrinolyse) : angioplastie de sauvetage
- Si réussite : coronarographie dans les 2 à 24h
Situation 2 : SCA à haut risque
Critères - Remarques
Le patient est considéré comme SCA à haut risque et la stratégie de reperfusion est à privilégier si :
- SCA fortement suspecté
- ET ECG non qualifiant d’un SCA ST +
- ET ≥ 1 critère(s) de gravité (Cf. algorithme)
Prise en charge
- Prise en charge de chaque défaillance d’organe (Cf. Situations et thérapeutiques particulières)
- Traitement médicamenteux de type SCA ST+ (situation 1A)
- Appel MRU pour organiser un accueil en USIC pour coronarographie rapide (<2h).
- Transport médicalisé.
Situation 3 : SCA non ST+ et Probabilité forte
Critères - Remarques
- Probabilité forte selon jugement implicite (Cf. algorithme)
- ET ECG non qualifiant d’un SCA ST +
- ET absence de critère de gravité (Cf. algorithme)
Prise en charge
- Aspirine (Aspegic®) : 125 mg IV
- Si allergie vraie : pas d’aspirine
- Ticagrelor (Brilique®) : 180 mg = 2 cp de 90 mg
- Si ATCD hémorragie intra-crânienne OU Si Anticoagulation orale OU Si Insuffisance hépatique sévère OU Si Insuffisance rénale terminale (Cl creat< 15 ml/min) :
- Et si <75 ans: Clopidogrel (Plavix®) 600mg= 8cp de 75mg
- Et si ≥75 ans: Clopidogrel (Plavix®) 300mg= 4cp de 75mg
- Enoxaparine (Lovenox®) : 1 mg/kg SC
- Si insuffisance rénale terminale (Cl creat< 15 ml/min) : HNF 60 UI/kg (max 4000UI) puis 12UI/kg/h (max 1000UI/h)
- Si patient déjà traité par anticoagulation curative : pas d’anticoagulant
- Appel MRU pour orientation en USIC
- Transport médicalisé.
Situation 4 : Probabilité intermédiaire de SCA
Critères - Remarques
- Probabilité intermédiaire selon jugement implicite (Cf. algorithme)
- ET ECG non qualifiant d’un SCA ST +
- ET absence de critère de gravité (Cf. algorithme)
Prise en charge
- Pas de traitement antiagrégant ni anticoagulant en préhospitalier
- Appel MRU pour orientation en USIC/CDT
- Transport médicalisé
Situation 5 : SCA peu probable
Critères - Remarques
- Probabilité faible selon jugement implicite (Cf. algorithme)
- ET ECG non qualifiant d’un SCA ST +
- ET absence de critère de gravité (Cf. algorithme)
Prise en charge
- Pas de traitement antiagrégant ni anticoagulant
- Appel MRU pour orientation urgences ou centre de la douleur thoracique en fonction des diagnostics différentiels évoqués
- Transport non médicalisé (avec DSA) sauf nécessité liée aux diagnostics différentiels évoqués.
Situations et thérapeutiques particulières
Détails des thérapeutiques
- Aspirine (quelle que soit l’heure de dernière prise) : dose de charge systématique 125mg IV
- Patient sous Plavix® ou Efient® quelle que soit l’heure de dernière prise : traitement par Brilique® si indiqué : faire dose de charge
- Si antécédents de thrombopénie induite par héparine : ne pas faire d’héparine (HNF et HBPM)
Complications
En cas de complications, la revascularisation est une urgence.
Trouble du rythme ventriculaire (TV, FV) ou supraventriculaire (FA) :
En fonction de la tolérance et des contre-indications :
- Beta-bloquant IV (Aténolol® 5 mg IVL)
- OU Amiodarone 300mg IVSE sur 30 min
- OU CEE 200 Joules avec sédation ou ISR
Trouble de la conduction auriculo-ventriculaire :
- Bradycardie sinusale OU BAV 1 OU 2 Mobitz 1 :
- Atropine 0.5 mg IVD si mauvaise tolérance
- BAV haut degré :
- Atropine 0.5 mg IVD
- Si insuffisant Entrainement Electro-Systolique trans-thoracique avec électrodes d’EES positionnées en antéro-postérieur + sédation analgésie
- OU si échec EESTT : Chlorhydrate d'isoprénaline (Isuprel®) IVSE
OAP cardiogénique :
- CPAP
- Dinitrate d'isosorbide (Risordan®) IV
- En l’absence de contre-indication (IDM VD, hypoPA)
- Titration : 1-2mg IV/5min
- Objectif PAs 110 mmHg
- Furosémide (Lasilix®) : 20-40mg IVD si surcharge hydrosodée (OMI)
- Si insuffisant discuter ventilation mécanique (d’autant plus si indication coronarographie et décubitus dorsal non tolérable)
Choc cardiogénique :
- Remplissage modéré avec NaCl 0.9%
- Noradrénaline IVSE en débutant à 0.3 μg/kg/min
- Si insuffisant : Dobutamine IVSE en débutant à 5 μg/kg/min
- Ventilation mécanique facile si insuffisance cardiaque gauche
Atteinte du VD :
- Remplissage modéré
- Contre-indications aux nitrés
- Contre-indications relatives CPAP et VSAI-PEP