« PS:Analgésie sédation procédurale » : différence entre les versions
Aucun résumé des modifications |
|||
| (11 versions intermédiaires par 2 utilisateurs non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
{| border="1" width="350" cellspacing="1" cellpadding="1" align="right" | |||
|- | |||
| | |||
'''A jeun : Propofol ou Kétamine'''<br>'''Non à jeun : Ketamine''' | |||
|} | |} | ||
[[File:POS80.png|right|POS 80.png|link=]] | |||
== Indications de la SAP selon degré d’urgence == | == Indications de la SAP selon degré d’urgence == | ||
La SAP est une alternative aux techniques d’ALR, et d’anesthésie générale. Avant toute SAP, se mettre en contact avec l’anesthésiste/chirurgien orthopédique afin d’en valider l’indication, la réalisation et le degré d’urgence :<br | La SAP est une alternative aux techniques d’ALR, et d’anesthésie générale. Avant toute SAP, se mettre en contact avec l’anesthésiste/chirurgien orthopédique afin d’en valider l’indication, la réalisation et le degré d’urgence :<br>• En extrême urgence : réduction avant radiographie (RX) de fracture fermée très déplacée et/ou luxation avec souffrance cutanée ou vasculaire<br>• En urgence : Réduction de fracture fermée déformée après RX<br>• En semi-urgence : réduction de luxation d’épaule surtout si 1er épisode, luxation >4h, patient musclé, échec 1ere tentative de réduction hors SAP, anxiété, hyperalgie, déficit sensitif après RX (vérifier absence de fracture ou refend) | ||
== Situations à vigilance particulière lors de la SAP par l’urgentiste == | == Situations à vigilance particulière lors de la SAP par l’urgentiste == | ||
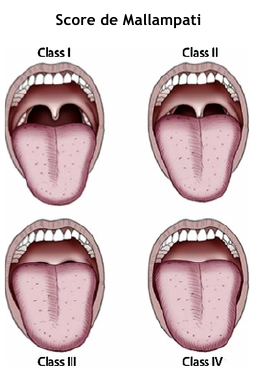
• Patient non à jeun et/ou vomissements<br | • Patient non à jeun et/ou vomissements<br>• Facteurs de ventilation/intubation difficile : rachis cervical raide ou court, barbe, micrognathie, macroglossie, trachéomalacie, obésité, syndrome d’apnée du sommeil, ouverture de bouche <3,5cm, distance thyro-mentonière <6,5cm, score de Mallampati ≥3, ATCD IOT difficile | ||
== Contre-indications à la SAP par l’urgentiste == | == Contre-indications à la SAP par l’urgentiste == | ||
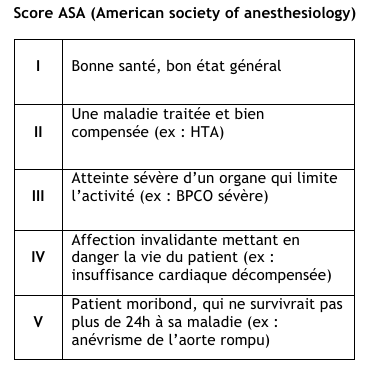
• Comorbidités sévères : Score ASA ≥ III (Cf. Annexe 2)<br | • Comorbidités sévères : Score ASA ≥ III (Cf. Annexe 2)<br 123="" gte:0="" ob="" sit="" s="" v="" re="" et="" morbideundefined:="" imc="" 35="" br="">• Intoxications associées : alcoolisation aigüe, prise de stupéfiant<br>• Troubles de vigilance<br>• Grossesse quel que soit le terme | ||
== Jeûne pré-procédure == | == Jeûne pré-procédure == | ||
Délais à respecter systématiquement en cas d’usage de Propofol :<br | Délais à respecter systématiquement en cas d’usage de Propofol :<br>• Liquides : 2h<br>• Boissons pulpées/lactées : 3h<br>• Solides : 6h<br>Ces délais sont à nuancer vis à vis de l’heure du traumatisme qui entraine un iléus réflexe. Exemple : patient vu à 18h aux urgences, dernier repas solide à 12h et traumatisme à 14h, le patient sera considéré à jeun à partir de 20h.<br>Concernant le Midazolam et la Kétamine :<br>• Jeûne pré procédure non obligatoire<br>• Néanmoins, voire à la baisse les posologies en fonction de l’heure du dernier repas notamment si <3h | ||
| | ||
| Ligne 25 : | Ligne 26 : | ||
== Molécules utilisées == | == Molécules utilisées == | ||
{| | Le propofol ne peut s’envisager que chez le sujet jeune, sans comorbidités et à jeun. Dans tous les autres cas préférer<br>la kétamine. | ||
{| class="wikitable" style="border-collapse: collapse; width: 100%;" border="1" | |||
|- | |||
| style="width: 38.8672%;" | '''TITRATION PROPOFOL (PPF) IVL''' | |||
| style="width: 61.1328%;" | '''TITRATION KETAMINE IVL''' | |||
|- | |- | ||
| | | style="width: 38.8672%;" | - 1 mg/Kg, attendre 3 min (puis 0,5 mg/kg toutes<br role="presentation">les 5 min si échec sédation)<br role="presentation">- Dose max : 2mg/kg au total<br role="presentation">- Allergies croisées : œufs/soja/arachides<br role="presentation">- Délai action : 3 min<br role="presentation">- Durée action : 5 min | ||
| | | style="width: 61.1328%;" | | ||
- Kétamine seule en IV très lente ou après titration morphinique préalable ≥10 mg : 0,5 mg/kg renouvelable à 5 min<br role="presentation">- Dose max : 1 à 1,5 mg/kg<br role="presentation">- Sinon Midazolam 0,015 à 0,03 mg/kg max puis Kétamine 0,5 mg/kg renouvelable à 5 min (Dose max : 1 à 1,5 mg/kg)<br role="presentation">- ½ dose chez le sujet âgé, ≥ 75 ans (titration par 0,25 mg/kg) | |||
{| class="wikitable" style="border-collapse: collapse; width: 100%;" border="1" | |||
|- | |- | ||
| | | style="width: 33.3333%;" | | ||
| Midazolam | | style="width: 33.3333%; text-align: center;" | '''Midazolam''' | ||
| Kétamine | | style="width: 33.3333%; text-align: center;" | '''Kétamine''' | ||
|- | |- | ||
| Contre-indication | | style="width: 33.3333%; text-align: center;" | Contre-indication | ||
| Aucune | | style="width: 33.3333%; text-align: center;" | Aucune | ||
| -Coronaropathie<br | | style="width: 33.3333%; text-align: center;" | Coronaropathie<br role="presentation">instable | ||
|- | |- | ||
| Délai action | | style="width: 33.3333%; text-align: center;" | Délai d'action | ||
| 2 min | | style="width: 33.3333%; text-align: center;" | 2 min | ||
| 3 min | | style="width: 33.3333%; text-align: center;" | 3 min | ||
|- | |- | ||
| Durée action | | style="width: 33.3333%; text-align: center;" | Durée d'action | ||
| 10 min | | style="width: 33.3333%; text-align: center;" | 10 min | ||
| 15 min | | style="width: 33.3333%; text-align: center;" | 15 min | ||
|} | |||
|} | |} | ||
== <br>Evaluation Scores<br><br>[[File:Asa.png|upright|Asa.png|link=]][[File:Ramsay.png|upright|Ramsay.png|link=]][[File:Mallampati.png|upright|Mallampati.png|link=]] == | |||
== Complications == | |||
Ventilation au BAVU si désaturation sur apnée<br> Aspiration/PLS si vomissements<br> IOT si détresse respiratoire aigüe<br> Expansion volémique voire bolus éphédrine 6mg si hypotension<br> En cas d’échec de sédation ou de réduction, ne pas répéter la SAP et prévenir anesthésiste | |||
== Conditions du congé == | |||
* Monitorage scopé 30 min après la dernière injection sédatif | |||
*Aptitude à la rue et au service: Propofol 2h00 - Midazolam 2h00 - Kétamine 4h00 – Morphine 2h00 | |||
***Accompagné par un majeur si retour à domicile | |||
***Retour à l’état de conscience de base | |||
***Fonction cardio-vasculaire stable | |||
***Voies respiratoires perméables et stables | |||
***Capable de s’asseoir | |||
*** Garde les liquides, ne vomit pas | |||
== Feuille de surveillance == | == Feuille de surveillance == | ||
| Ligne 71 : | Ligne 76 : | ||
[[File:Pdf.jpeg|upright|Pdf.jpeg|link=]] [[Media:Surveillance_sédation_procédurale.pdf|télécharger la feuille de surveillance]] | [[File:Pdf.jpeg|upright|Pdf.jpeg|link=]] [[Media:Surveillance_sédation_procédurale.pdf|télécharger la feuille de surveillance]] | ||
| |||
| |||
== Mise à jour : | == Mise à jour : janvier 2026 == | ||
[[File:Pdf.jpeg|upright|Pdf.jpeg|link=]] [[Media: | [[File:Pdf.jpeg|upright|Pdf.jpeg|link=]] [[Media:Sedation_proceedurale_V1_191218.pdf|Protocole 2051-DO-THE-02]] | ||
[[Category:Protocoles de soins]] | [[Category:Protocoles de soins]] | ||
Dernière version du 21 février 2026 à 11:59
|
A jeun : Propofol ou Kétamine |

Indications de la SAP selon degré d’urgence
La SAP est une alternative aux techniques d’ALR, et d’anesthésie générale. Avant toute SAP, se mettre en contact avec l’anesthésiste/chirurgien orthopédique afin d’en valider l’indication, la réalisation et le degré d’urgence :
• En extrême urgence : réduction avant radiographie (RX) de fracture fermée très déplacée et/ou luxation avec souffrance cutanée ou vasculaire
• En urgence : Réduction de fracture fermée déformée après RX
• En semi-urgence : réduction de luxation d’épaule surtout si 1er épisode, luxation >4h, patient musclé, échec 1ere tentative de réduction hors SAP, anxiété, hyperalgie, déficit sensitif après RX (vérifier absence de fracture ou refend)
Situations à vigilance particulière lors de la SAP par l’urgentiste
• Patient non à jeun et/ou vomissements
• Facteurs de ventilation/intubation difficile : rachis cervical raide ou court, barbe, micrognathie, macroglossie, trachéomalacie, obésité, syndrome d’apnée du sommeil, ouverture de bouche <3,5cm, distance thyro-mentonière <6,5cm, score de Mallampati ≥3, ATCD IOT difficile
Contre-indications à la SAP par l’urgentiste
• Comorbidités sévères : Score ASA ≥ III (Cf. Annexe 2)
• Intoxications associées : alcoolisation aigüe, prise de stupéfiant
• Troubles de vigilance
• Grossesse quel que soit le terme
Jeûne pré-procédure
Délais à respecter systématiquement en cas d’usage de Propofol :
• Liquides : 2h
• Boissons pulpées/lactées : 3h
• Solides : 6h
Ces délais sont à nuancer vis à vis de l’heure du traumatisme qui entraine un iléus réflexe. Exemple : patient vu à 18h aux urgences, dernier repas solide à 12h et traumatisme à 14h, le patient sera considéré à jeun à partir de 20h.
Concernant le Midazolam et la Kétamine :
• Jeûne pré procédure non obligatoire
• Néanmoins, voire à la baisse les posologies en fonction de l’heure du dernier repas notamment si <3h
Molécules utilisées
Le propofol ne peut s’envisager que chez le sujet jeune, sans comorbidités et à jeun. Dans tous les autres cas préférer
la kétamine.
| TITRATION PROPOFOL (PPF) IVL | TITRATION KETAMINE IVL | ||||||||||||
| - 1 mg/Kg, attendre 3 min (puis 0,5 mg/kg toutes les 5 min si échec sédation) - Dose max : 2mg/kg au total - Allergies croisées : œufs/soja/arachides - Délai action : 3 min - Durée action : 5 min |
- Kétamine seule en IV très lente ou après titration morphinique préalable ≥10 mg : 0,5 mg/kg renouvelable à 5 min
|
Evaluation Scores

Complications
Ventilation au BAVU si désaturation sur apnée
Aspiration/PLS si vomissements
IOT si détresse respiratoire aigüe
Expansion volémique voire bolus éphédrine 6mg si hypotension
En cas d’échec de sédation ou de réduction, ne pas répéter la SAP et prévenir anesthésiste
Conditions du congé
- Monitorage scopé 30 min après la dernière injection sédatif
- Aptitude à la rue et au service: Propofol 2h00 - Midazolam 2h00 - Kétamine 4h00 – Morphine 2h00
- Accompagné par un majeur si retour à domicile
- Retour à l’état de conscience de base
- Fonction cardio-vasculaire stable
- Voies respiratoires perméables et stables
- Capable de s’asseoir
- Garde les liquides, ne vomit pas
Feuille de surveillance
![]() télécharger la feuille de surveillance
télécharger la feuille de surveillance